Osteomyelitida je nebezpečný zánětlivý proces, který postihuje nejen měkkou tkáň, ale také čelistní kost, včetně periostu a kostní dřeně. Je doprovázena nekrózou, tedy rozkladem kostní tkáně, často vedoucím k deformaci kosti. Patologie je způsobena bakteriemi, které vstupují do kosti spolu s infikovanou krví nebo v důsledku posttraumatického zánětu – v důsledku zlomenin a ran.

V lékařské praxi je osteomyelitida klasifikována v závislosti na jejím průběhu, příčině jejího výskytu a na tom, která část čelisti je postižena.
V závislosti na průběhu onemocnění existují dva hlavní typy:
Chronické zase mohou být:
- Hlavní. Vyskytuje se bez ohledu na přítomnost akutní osteomyelitidy. Nemoc postihuje pacienta postupně s méně závažnými příznaky.
- Sekundární. Obvykle důsledek neléčeného akutního stadia.
Hlavním důvodem výskytu patologie je přenos mikrobů do čelistní kosti z existujícího infekčního ohniska nebo zvenčí.
Podle způsobu infekce se rozlišují:
- Odontogenní. Když se patogenní bakterie dostanou do kosti přes nemocný zub.
- Hematogenní. Vyskytuje se při onemocněních, jako je furunkulóza a chronická tonzilitida. Často jsou zdrojem infekce hnisavé rány v dutině ústní.
- Posttraumatická. V tomto případě se infekce dostane do kosti v důsledku zranění. Mezi úrazy patří uzavřené a otevřené zlomeniny, poruchy po chirurgických operacích, ale i vstup bakterií zvenčí (např. při kontaktu otevřené kosti s kůží postiženou abscesem nebo furunkulózou).
V závislosti na umístění léze je onemocnění zaznamenáno:
- horní čelist,
- spodní čelist.
Klasifikace také bere v úvahu typy patogenních mikroorganismů, v závislosti na tom, kterou osteomyelitidu lze diagnostikovat:
- Nekonkrétní. Jeho název je způsoben skutečností, že zdrojem onemocnění jsou tělu známé mikroby. Tyto bakterie se nazývají oportunní, protože se často vyskytují na kůži a sliznicích a určité množství z nich je považováno za přijatelné. Ty obvykle zahrnují stafylokoky a streptokoky způsobující stafylokokovou a streptokokovou osteomyelitidu.
- Charakteristický. Patří sem: tuberkulózní, syfilitická, aktinomykotická a BCG osteomyelitida (u novorozenců). Původcem jsou patogenní bakterie, jejichž přítomnost se u pacienta ve zdravém stavu nepředpokládá.
Akutní osteomyelitida se obvykle vyskytuje před chronickou osteomyelitidou, takže nejčastěji jsou její příznaky detekovány jako první. Úplně prvním alarmem u dětí je letargie a odmítání jídla. Kromě toho dochází k poruchám spánku a výraznému zvýšení teploty. Ve vědomém věku si dítě stále začíná stěžovat na bolesti zubů, špatné zdraví a celkovou slabost.

V počáteční fázi onemocnění jsou také detekovány specifičtější příznaky:
- bolestivé pocity v kosti – nejprve v určitém bodě a poté v celé čelisti;
- otok a zarudnutí ústní sliznice;
- oteklé měkké tkáně v blízkosti místa infekce;
- asymetrie tvaru obličeje;
- křeče žvýkacích svalů;
- ztráta citlivosti v dolním rtu (se zánětem dolní čelisti).
Pokud bylo příčinou onemocnění úraz nebo operace, pak se do 2–4 dnů po tomto mohou objevit první příznaky: malátnost, horečka a při poškození sliznice hnisavý výtok.
Pokud není onemocnění včas léčeno, nastupuje sekundární chronická osteomyelitida místo akutní osteomyelitidy. U dětí se chronicita vyskytuje mnohem rychleji než u dospělých, v tomto případě mohou stačit 2–3 dny. Chronická je charakterizována méně výraznými bolestivými pocity, ale nebezpečí pro tělo je vážné. Během vývoje této patologie začíná destrukce kostní substance, jejíž komplikací je často nekróza.
Příznaky chronické verze onemocnění zpočátku nezpůsobují obavy, naopak se rodičům může zdát, že je dítě na cestě k uzdravení: bolest ustoupí, teplota se sníží, spánek a chuť k jídlu se zlepší. Zůstává však obecná malátnost, což naznačuje přítomnost patologického procesu uvnitř těla.
Při pečlivém vyšetření můžete zjistit následující příznaky:
- zhutnění měkkých tkání nad místem zánětu;
- bolest při lisování a hmatání čelisti;
- přítomnost píštělí v ústní dutině – podobné pupínkům nebo otvorům kanálů, kterými vytéká hnis;
- zvětšené lymfatické uzliny pod čelistí a na krku.
Zuby se navíc mohou uvolnit a při jejich odstranění vznikají problémy s hojením lůžka a uvolňováním hnisu. V těžkých případech mohou být otvory píštělí umístěny nejen v ústní dutině, ale také vycházejí přes kůži.
Primární chronická osteomyelitida je vzácná a nemá zjevné projevy, jako je akutní bolest nebo hnisavé píštěle. Původci onemocnění se zpravidla vyznačují slabou aktivitou, takže zánětlivý proces může probíhat poměrně dlouho a téměř nepozorovaně. Mezi první příznaky onemocnění patří i celková slabost: dítě se rychle unaví a vypadá bledě.
Další příznaky primární chronické osteomyelitidy:
- mírná bolest v oblasti zánětu (obvykle v blízkosti kariézního zubu);
- oteklé lymfatické uzliny;
- zvýšení tloušťky čelistní kosti.
To druhé se může zdát divné: zdálo by se, odkud by se vzala další tloušťka, pokud patologie zničí kost? Nárůst je způsoben tím, že u primární chronické verze onemocnění probíhá destrukce pomalu, ale tělo stále směřuje zdroje k tvorbě nové kostní tkáně. V důsledku toho se objeví deformace: čelist se zahustí a změní se obrys obličeje.
Hlavní podmínkou pro výskyt zánětlivě-nekrotického procesu v kostní tkáni je infekce. Může k tomu dojít buď přímo – úrazem nebo při operaci, nebo postupně – kdy je zdroj zánětu v nemocném zubu nebo v měkkých tkáních, odkud infekce postupně proniká do kosti.
V případě odontogenní osteomyelitidy je zdrojem patogenních mikrobů produkujících hnis často pokročilý kaz, i když léze zubu může být zpočátku nekazivá. Kostní tkáň je navíc vyživována potřebnými látkami díky pravidelnému prokrvení. Bohužel se spolu s krví mohou dostat i patogenní bakterie, což má za následek hematogenní osteomyelitidu. Zdrojem hnilobných mikroorganismů mohou být onemocnění orgánů ORL (tonzilitida, šarla, zánět středního ucha) nebo jiné akutní infekce.
Posttraumatická osteomyelitida se také nazývá exogenní, protože není způsobena vnitřním průběhem onemocnění, ale vnějším poškozením. Pyogenní (hnis produkující) mikroorganismy a mykobakterie se mohou do kosti dostat zvenčí různými způsoby.
Nejběžnější možnosti jsou:
- přes otevřenou zlomeninu;
- po operaci;
- když se místo poranění dostane do kontaktu s infikovanými tkáněmi (například při kontaktu s kůží, na které je absces nebo furunkulóza).
Ve skutečnosti je snadné dostat hematogenní osteomyelitidu i při absenci zlomenin nebo složitých operací. Například se to stane poté, co je zub odstraněn a na jeho místě zůstane otevřená rána, zranitelná patogenní mikroflórou.
Akutní osteomyelitida u dětí
Častými variantami onemocnění u dětí jsou akutní odontogenní a akutní hematogenní osteomyelitida, jejichž příčinami je nedostatečná ústní hygiena a také časté nachlazení postihující orgány ORL. Kromě toho stres, nedostatek vitamínů a další faktory, které snižují imunitní obranu, přispívají ke zranitelnosti těla vůči těmto patologiím.
U starších dětí je snazší odhalit patologii, protože si mohou stěžovat na bolesti zubů nebo bolesti v oblasti čelisti, říkají, že cítí otoky v ústech, stěžují si na horečku a celkovou malátnost.

Hlavním příznakem akutní osteomyelitidy je bolest, která se může projevovat různými způsoby. Může být soustředěna v určitém bodě nebo se může cítit rozšířená po celé oblasti čelisti. Někdy se to stane takto: dítě při žvýkání pociťuje křeče, je pro něj obtížné polykat a otok mu brání úplně otevřít ústa. Detekce takových příznaků vyžaduje naléhavé vyšetření odborníkem.
Mnohem těžší je to s malými dětmi, které nedokážou slovy vyjádřit, co je trápí. V tomto případě by měl zaznít poplach i při nejběžnějších příznacích: slabost, letargie, odmítání jídla, bledost, poruchy spánku. Okamžitě je třeba změřit teplotu, zkontrolovat ústní dutinu, zda není otok nebo zarudnutí, a blíže se podívat na obrys obličeje, abyste zjistili nebo naopak odstranili asymetrii. Pokud je přítomen některý z výše uvedených příznaků, měli byste své dítě ukázat lékaři.
Chronická osteomyelitida u dětí
Aby se u dětí vyvinulo chronické stadium, trvá to jen několik dní, nebo i méně, proto je tak důležité ukázat je lékaři a zahájit léčbu co nejdříve.
Po diagnostikování osteomyelitidy u dítěte musíte být ve střehu, nemůžete přerušit předepsanou léčbu jen proto, že se příznaky snížily nebo dokonce na první pohled zmizely. Chronické stadium lze přirovnat k časované bombě: při absenci předchozí bolesti a horečky může dojít k destrukci kostní tkáně. S největší pravděpodobností bude dítě i nadále pociťovat slabost a únavu, navíc může být v oblasti čelisti cítit těsnění, které bude stále doprovázet bolest. Také při palpaci krku a pod čelistí lze detekovat zvětšené lymfatické uzliny.
Jasným signálem z těla je výskyt píštělí v ústech. Fistula je buď uzavřený „váček“ hnisu, podobný pupínku, nebo otvor, kterým hnis vytéká. V pokročilých případech mohou být otvory kanálů pro odstranění hnisu umístěny nejen na sliznici, ale také na kůži.
Toto je nejběžnější scénář. U dítěte se však může objevit primární typ chronické osteomyelitidy, kterému nepředchází akutní stadium. Pak v počáteční fázi můžete zaznamenat pouze malátnost, slabost a zvětšené lymfatické uzliny. Mohou být přítomny bolestivé pocity, ale ne tak zřejmé jako u akutního nebo sekundárního chronického onemocnění. Pokud nevěnujete pozornost uvedeným příznakům a nekonzultujete lékaře včas, existuje riziko odhalení onemocnění, když již začala deformace kostí a změna tvaru čelisti.
Následky nemoci a rehabilitace
Pokročilý hnisavý proces postihuje nejen čelist, ale pohybuje se i do čelistních dutin a očnic. U malých dětí zánět často postihuje i lebeční jámu. To vede k dalším závažným onemocněním, jako je purulentní sinusitida a meningitida. Pokud se neléčí, zánět se bude šířit dále a dále, postihuje oblasti krku a hrudníku a tvoří celulitidu. Jedním z vážných následků je otrava krve.
Charakteristickou komplikací chronické osteomyelitidy pro děti je odumření základů stálých zubů. Přítomnost úlomků odumřelé tvrdé tkáně v čelisti může vést k nekróze.
Deformace čelisti nebo opoždění jejího růstu a v důsledku toho i změna tvaru obličeje nejsou jedinými komplikacemi patrnými zvenčí. Osteomyelitida čelisti může nejen zasahovat do fungování žvýkacího aparátu, ale také zcela znatelně ovlivnit vzhled. Kvůli defektům kostní tkáně se nemusí tvořit stálé zuby a v důsledku oslabení struktury může docházet k častým zlomeninám čelisti. Ten také ohrožuje tvorbu falešných kloubů. V budoucnu se mohou objevit takové „ozvěny“ jako onemocnění temporomandibulárního kloubu (artritida a artróza).
K rehabilitaci u dětí po změnách tvaru kostí a odumírání zubních pupenů dochází postupně. V období, kdy se lebeční kosti stále tvoří, je chirurgický zákrok minimalizován – jsou instalovány dočasné zubní protézy a jsou také vyloučeny operace plastické chirurgie. Ale fyzioterapeutické postupy pomáhají normalizovat fungování temporomandibulárního kloubu. Po dokončení formování lebky lze v případě potřeby provést plastickou operaci a trvalou zubní protetiku.
Děti, u kterých byla diagnostikována osteomyelitida čelisti, musí být navíc registrovány u zubního lékaře a musí ho navštěvovat dvakrát ročně.
Diagnostika se provádí postupně. Nejprve se při vyšetření pacienta shromažďují data. Lékař zaznamená zarudnutí, otok, přítomnost zhutnění a zkontroluje stabilitu zubů v jamce. Modrostí sliznice určuje, kde se nachází zdroj zánětu, a palpací určuje přítomnost hnisavých hmot.
Nálezy lékaře vyžadují radiografické potvrzení. Snímek ukáže umístění ohniska osteomyelitidy, oblasti destrukce a zhutnění kosti, nekrotické fragmenty a odumřelé zárodky zubů. Ve složitých případech osteomyelitidy kosti však klasický rentgenový snímek nemusí stačit a pacient bude odeslán na tomografii. Kromě toho může být v přítomnosti píštělí vyžadována fistulografie, během níž se do kanálků vstříkne speciální látka s hnisavým výbojem a poté se provede fluoroskopie.
Pacient může být navíc odeslán na vyšetření krve a moči, aby se zajistilo, že hladiny bílkovin a bílých krvinek jsou zvýšené, což potvrdí diagnózu. Krevní testy také sledují průběh onemocnění, určují nástup remise.
Jakmile je diagnostikována osteomyelitida, léčba zahrnuje odstranění mrtvých oblastí a hnisu, stejně jako antibiotickou terapii ke zničení hnilobné mikroflóry.
Pokud je pacientovi diagnostikována odontogenní osteomyelitida, pak je zub, který se stal zdrojem infekce, odstraněn. V tomto případě hnis obvykle odtéká přirozeně ze zásuvky, ale lékař může udělat další otvor pro odvodnění, pokud to situace vyžaduje.
Po odstranění se otevře periost, aby se odstranily vzniklé abscesy. Dutiny jsou vyčištěny od nekrotických hmot a ošetřeny antibiotiky a antiseptiky. Terapie také zahrnuje použití imunostimulačních činidel, které pomáhají obnovit tělo.
Při osteomyelitidě jsou děti hospitalizovány, protože potřebují lékařský dohled a léčbu, kterou lze zajistit přímo na chirurgickém oddělení. Čím dříve je operace provedena, tím je pravděpodobnější rychlé uzdravení a naopak zpoždění v těchto případech může vést k vážným komplikacím.
V případě chronické osteomyelitidy se také provádí chirurgický zákrok k odstranění mrtvých částí, například základů stálých zubů. Nekrotické fragmenty musí být odstraněny, jinak budou podporovat zánětlivé procesy. Na prvním místě však bude medikamentózní terapie: eliminace infekce antibiotiky, neutralizace alergické reakce antihistaminiky a stimulace imunitního systému posilujícími látkami. Kromě toho se používají techniky, jako je laserová fyzioterapie.
Podstata moderních bělicích metod

Snížení šíření COVID19
Vše, co potřebujete vědět o rovnátkách
Jak zabránit vzniku kazu
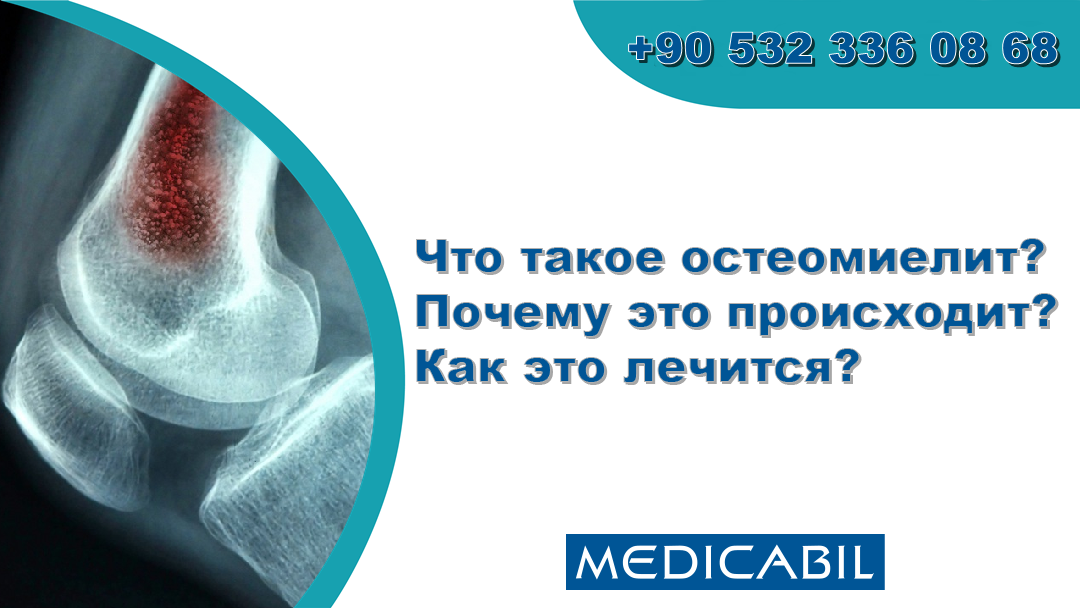

Bakterie a houby mohou způsobit osteomyelitidu. Tato bolestivá kostní infekce může poškodit kost a vést ke ztrátě kostní hmoty. Většinou pomůže rychlá léčba antibiotiky. Někteří lidé mohou vyžadovat chirurgický zákrok k odvodnění abscesů nebo odstranění poškozené kosti. Největší riziko osteomyelitidy jsou malé děti, starší dospělí a lidé s cukrovkou.
Co je osteomyelitida?
Osteomyelitida je kostní infekce způsobená bakteriemi nebo houbami. Osteomyelitida způsobuje bolestivý otok kostní dřeně, měkké tkáně uvnitř kostí. Pokud se otok způsobený touto infekcí kostí neléčí, může přerušit průtok krve do kosti, což vede ke smrti kosti.
Co je kostní dřeň?
Některé kosti v kosterním systému, jako jsou kyčelní a stehenní kosti, mají měkkou, houbovitou tkáň. Tato tkáň, nazývaná kostní dřeň, produkuje kmenové buňky, které produkují krvinky a krevní destičky.
Jak častá je osteomyelitida?
Osteomyelitida postihuje 2 až 5 z každých 10 000 lidí. Jedná se o jednu z nejstarších známých nemocí. Vědcům se podařilo vysledovat historii osteomyelitidy před více než 250 miliony let.
Kdo může mít osteomyelitidu?
Osteomyelitida může postihnout lidi všech věkových kategorií a pohlaví. K tomuto onemocnění jsou náchylnější děti do 3 let, starší dospělí a lidé se základními zdravotními problémy.
U dětí infekce nejčastěji postihuje dlouhé kosti, například nohy a ruce. U dospělých kostní infekce postihují především páteř.
Jaké jsou typy osteomyelitidy?
Typy osteomyelitidy jsou následující:
- Pikantní: K této infekci dochází náhle. Člověk může mít vysokou horečku a poté se o několik dní později rozvine bolest v infikované oblasti.
- Chronický: Chronická osteomyelitida je kostní infekce, která léčbou nezmizí. To způsobuje bolest kostí a periodický výtok (hnis). Ve vzácných případech nemusí vykazovat známky chronické osteomyelitidy. Z tohoto důvodu může infekce zůstat nezjištěna měsíce nebo dokonce roky.
- Vertebrální: tento typ osteomyelitidy postihuje páteř. To způsobuje chronickou bolest zad, která se zhoršuje pohybem. Léčby, jako je odpočinek, teplo a léky proti bolesti, nezmírňují bolest. Tento typ osteomyelitidy zřídka způsobuje horečku. Lidé žijící v pečovatelských domech, užívající nitrožilní léky nebo na dialýze jsou náchylnější k infekcím páteře.
Co způsobuje osteomyelitidu?
Osteomyelitida nastává, když se bakterie z blízké infikované tkáně nebo otevřené rány dostanou do kosti krví, usadí se a množí se. Bakterie Staphylococcus aureus (stafylokoková infekce) běžně způsobuje osteomyelitidu. Někdy může houba nebo jiný mikrob způsobit infekci kostí.
Lidé, kteří mají následující, mají vyšší riziko vzniku osteomyelitidy:
- Ti, kteří mají umělé klouby, jako jsou náhrady kyčelního kloubu.
- Lidé se zdravotními stavy, jako jsou infekce krve nebo srpkovitá anémie.
- Diabetes, zejména s vředy na nohou souvisejícími s cukrovkou.
- Ti, kteří mají v kostech kovové implantáty, jako jsou šrouby.
- Lidé s proleženinami.
- Pro ty, kteří si nedávno zlomili kosti nebo podstoupili kostní operaci.
- Ti, kteří byli zraněni.
- Pro ty se slabou imunitou.
Jaké jsou příznaky osteomyelitidy?
Příznaky osteomyelitidy se liší v závislosti na typu a příčině onemocnění. Někteří lidé s chronickou osteomyelitidou nemusí mít žádné příznaky.
Kromě bolesti může být infikované místo červené, horké, oteklé a citlivé na dotek. Další příznaky osteomyelitidy jsou následující:
- Drenáž (žlutý hnis)
- Vysoká teplota
- Neklid nebo ospalost
- Omezený a bolestivý pohyb
- Ztráta chuti k jídlu
- Bolesti zad
- Nevolnost a zvracení
- Pocení nebo třes
Jak se diagnostikuje osteomyelitida?
Po posouzení symptomů pacienta a provedení fyzického vyšetření může lékař nařídit jeden nebo více z následujících testů:
- Krevní testy: Kompletní krevní obraz kontroluje známky zánětu a infekce. Krevní kultury hledají bakterie v krevním řečišti.
- Vizuální testy: Rentgenové paprsky, MRI, CT a ultrazvuky poskytují snímky kostí, svalů a tkání.
- Skenování kostí: Skenování kostí používá malé množství bezpečného radioaktivního materiálu k detekci infekcí nebo zlomenin během zobrazovacího skenování.
- Biopsie: Váš lékař může provést biopsii jehlou, aby odebral vzorky tekutiny, tkáně nebo kosti, aby zjistil známky infekce.
Jaké jsou komplikace osteomyelitidy?
Komplikace osteomyelitidy jsou následující:
- Abscesy: infekce se může rozšířit do svalů a měkkých tkání a způsobit abscesy. Tyto váčky hnisu mohou prosakovat kůží. U lidí s chronickou osteomyelitidou je pravděpodobnější, že budou mít opakované abscesy. Léčba k odvodnění těchto abscesů může mírně zvýšit riziko rakoviny kůže.
- Smrt kostí: Kostní smrt, nazývaná také osteonekróza, může nastat, když otok v důsledku infekce přeruší přívod krve do kosti. Velmi zřídka to může vést ke ztrátě končetiny nebo amputaci.
- Nedostatečným růstem:U rostoucího dítěte může osteomyelitida narušovat růst kostí.
Jak se osteomyelitida léčí?
Léčba kostní infekce může trvat dlouho. Infekce se může vyléčit rychleji, pokud je léčba zahájena do 3 až 5 dnů od prvních příznaků.
Typy léčby jsou následující:
- antibiotika: Antibiotika zabíjejí bakterie, které způsobují infekci. Nemocnice zahájí léčbu intravenózními antibiotiky po dobu jednoho nebo dvou týdnů a osoba může potřebovat antibiotika užívat celkem 4 až 8 týdnů. Během několika příštích týdnů se léky užívají perorálně. Chronické infekce mohou vyžadovat měsíce užívání antibiotik.
- Antifungální léky: Léčba plísňových infekcí může vyžadovat užívání perorálních antifungálních léků po dobu několika měsíců.
- Aspirace jehlou: Lékař může použít tenkou jehlu k vypuštění tekutiny a hnisu z abscesu.
- Přípravky proti bolesti: Nesteroidní protizánětlivé léky zmírňují bolest a zánět.
Někdy je k léčbě kostních infekcí nutný chirurgický zákrok. Po operaci bude pacient potřebovat také antibiotika. Chirurgické možnosti jsou následující:
- Operace kostí: Lékař chirurgicky odstraní infikovanou mrtvou tkáň a kost. Tento postup může způsobit deformace kostí.
- Operace páteře. Lidé s spinální osteomyelitidou mohou vyžadovat operaci páteře. Tento postup zabraňuje destrukci obratlů a poškození míchy, nervů a dalších částí nervového systému.
Jak předcházet osteomyelitidě?
Je důležité vyčistit a ošetřit stávající rány, aby se zabránilo vniknutí bakterií a infekcí. Každý, kdo nedávno prodělal zlomeninu nebo operaci kosti nebo má umělý kloub, by měl při prvních známkách jakékoli infekce navštívit svého lékaře. V mnoha případech nelze pro prevenci osteomyelitidy nic udělat.
Jak nemoc postupuje u lidí s osteomyelitidou?
Většina lidí s osteomyelitidou se léčbou zlepší. Čím dříve je infekce odhalena a zahájena léčba, tím lepší je průběh onemocnění. Chronické nebo neléčené infekce; může způsobit trvalé poškození kostí, svalů a tkání.
Kdy bych měl navštívit lékaře?
Lidé, kteří jsou ohroženi infekcí kostí a mají následující stavy, by měli navštívit lékaře:
- Bolesti zad, které nezmizí odpočinkem ani léky proti bolesti
- Příznaky infekce, jako je vysoká horečka a žlutý výtok (hnis)
- Bolest, která vám brání v pohybu
Jaké otázky byste se měli zeptat svého lékaře?
Lidé s diagnostikovanou osteomyelitidou mohou považovat za užitečné zeptat se svého lékaře na následující otázky:
- Proč mám osteomyelitidu?
- Jaký typ osteomyelitidy mám?
- Jaká je nejlepší možnost léčby tohoto typu osteomyelitidy?
- Jaká jsou rizika a vedlejší účinky léčby?
- Jak se vyhnout opětovnému rozvoji osteomyelitidy?
- Jakou následnou péči budu po léčbě potřebovat?
Mám sledovat známky komplikací?
Osteomyelitida je závažné onemocnění, které vyžaduje okamžitou léčbu. Většina kostních infekcí zmizí s antibiotiky. I když se pacient začne cítit lépe, měl by se ujistit, že užívá všechny léky, které mu byly předepsány. Předčasné ukončení léčby může způsobit opakování infekce. Ti, kteří jsou ohroženi osteomyelitidou, by si měli promluvit se svým lékařem o varovných příznacích, aby věděli, kdy mohou potřebovat naléhavou lékařskou pomoc.
Přejeme všem zdravé dny.















