Červenec je měsícem povědomí o sarkomu měkkých tkání a rakovině kostí. Proč jsou tyto nádory často odhaleny pozdě, jakým chybám se lze vyvarovat a jak chemoterapie a 3D tisk ovlivnily léčbu a kvalitu života pacientů?
Prevention.media o tom hovořila s Grigory Zinovievem, chirurgem, onkologem, přednostou chirurgického oddělení nádorů kostí, měkkých tkání a kůže Národního lékařského výzkumného centra onkologie pojmenovaného po něm. N.N. Petrová.
Konkrétní příčiny sarkomů zatím neznáme.
Jaké jsou tři hlavní skutečnosti, které dnes potřebujeme vědět o zhoubných nádorech měkkých tkání a kostí?
Jde o velmi vzácné nádory – pouze 1 % všech rakovin, ale velmi složité a zákeřné.
Například sarkomy měkkých tkání vznikají z pojivových tkání, které se mohou nacházet kdekoli v těle – od hlavy až k patě. Existuje více než 150 podtypů* a každá skupina nádorů je diagnostikována a léčena odlišně. Mají extrémně rozmanitý a obtížně interpretovatelný morfologický obraz, stanovení přesné diagnózy je skutečnou výzvou i pro zkušeného patologa. Liší se i geneticky, odlišná je i prognóza onemocnění.
A třetím hlavním faktem jsou nádory, které bohužel často postihují mladé lidi a děti.

Grigorij Vladimirovič Zinověv
Existují faktory, které tato onemocnění vyvolávají, a můžeme je ovlivnit?
Mnoho pacientů uvádí, že jejich sarkom vznikl po úrazu a tato teorie byla již dříve nalezena v literatuře. V současné době však neexistují žádné spolehlivé údaje o vztahu mezi traumatem a výskytem sarkomů kostí a měkkých tkání. Existuje poměrně výmluvný fakt: po druhé světové válce a vlastně po jakýchkoli válkách obecně bychom měli epidemii sarkomů, ale k žádnému nárůstu výskytu nedošlo.
Zranění se zpravidla stávají spouštěčem, spouštěcím mechanismem, který vyvolává růst nádoru. Ale přesně v případě, že by tam byl sarkom. To znamená, že pokud by se měl nádor objevit, objeví se, ať s tím bohužel uděláte cokoli.
Víme, že sarkomy jsou spojeny s určitými genetickými vlastnostmi. Pokud se například člověk narodil s anamnézou Li-Fraumeniho syndromu, familiární adenomatózní polypózy (FAP), neurofibromatózy nebo retinoblastomu, jedna patologie vede k druhé, změny v jednom z klíčových genů často vedou k rozvoji sarkomů.
A k této skupině pacientů musíme být velmi pozorní, přičemž si uvědomujeme, že riziko vzniku různých typů sarkomů je vysoké – často již v dětství. U pacientů i jejich potomků je často vyžadováno dodatečné genetické vyšetření – některé syndromy jsou dědičné.
Ale tyto genetické patologie jsou vzácné. Sarkomy ve většině případů nevznikají na pozadí nějakého syndromu, ale prostě vznikají a zatím neznáme konkrétní příčiny. Vzhledem k tomu, že se jedná o velmi zákeřnou nemoc, může se u mě nyní rozvinout, ale já o ní prostě nevím.
Pokud se objeví novotvar, je to důvod k konzultaci s lékařem a jeho vyšetření.
Takže neexistují žádné metody prevence?
Bohužel ne. U sarkomů tkání a kostí opravdu neexistuje žádná prevence ani screening.
Naši britští kolegové mají dobré zkušenosti. Lékaři primární péče a internisté dostali klíčenky s golfovými míčky na řetízku. To byla připomínka – pokud u pacienta najdete rostoucí nádor pod svalovou fascií, ne menší než golfový míček, je to přímá indikace k provedení studie, alespoň ultrazvuku.
To znamená, že nemůžete říct: „No, to je nesmysl, projděte se znovu a ono to přejde,“ jak tomu bohužel často bývá. V takovém případě musíte pacienta okamžitě poslat na ultrazvuk. A pokud se objeví jakékoli známky maligní tvorby měkkých tkání nebo kostí, pacient by měl být okamžitě odeslán do referenčního centra pro léčbu sarkomů.
Navíc, pokud je tento typ novotvaru nalezen u dítěte, mělo by mít během následujících 24 hodin ultrazvukové vyšetření a mělo by být odesláno k onkologovi, aby vyloučil dětské sarkomy.
Úplně stejně můžeme použít následující pravidlo: pokud máme novotvar, je to minimálně důvod, proč kontaktovat odborníka a nechat si ho vyšetřit. Zvlášť pokud roste.
Ano, ve většině případů se ty novotvary, které můžeme najít pod kůží, ukáží jako benigní – lipomy, fibromy. Ale mezi nimi mohou být také sarkomy, takže lékaři musí být především velmi opatrní.
I když, samozřejmě, pacient by měl být k sobě kritický a nemyslet si: “Moc to neroste, nebolí to – no, dobře.” Z toho vyrůstají velké nádory, se kterými se už těžko něco dělá – a přirozeně se výrazně zhoršuje prognóza.
Takže když najdete na ruce nějakou „bouli“, měli byste s ní okamžitě jít k lékaři a ne ji řekněme zahřívat?
Rozhodně. Musíte mít jistotu, že se zahříváte, provádíte fyzioterapii nebo hnětete s masážním terapeutem. To jsou přesně ty scénáře, se kterými za mnou pacienti přicházejí. Mnoho lidí používalo domácí metody nebo byli vystaveni neadekvátní léčbě, vlastně anti-léčbě.
Ale opět se jedná o vzácný nádor. Na každý sarkom připadá nejméně 100 nezhoubných novotvarů. A když lékař vidí 100 lipomů denně, je docela těžké mít podezření na liposarkom ve 101. U každého člověka, pokud jsme skenováni, můžeme najít nezhoubné útvary čehokoli – jater, kostí, měkkých tkání, kůže.
Grigorij Zinověv během operace
Navíc je tu další problém. Jedna věc je, když mluvíme o končetinách. Co máme v retroperitoneálním prostoru, podél páteře a v mediastinu?
Nepříjemnou záludností sarkomu, zejména retroperitoneálních lokalizací (v retroperitoneálním prostoru), je, že rostou zcela asymptomaticky. Po 50 letech mají muži většinou zvětšené břicho – no, roste a roste, asi porušuje dietu, pije pivo. U obézního člověka je také obtížné odhalit rostoucí nádor. A když už bolest a funkční deficit nastanou, člověk vyhledá pomoc, jako první diagnostickou metodu podstoupí ultrazvuk a zjistí se zhoubný novotvar. Mluvím o měkkých tkáních.
S kostmi je to ještě složitější. Dokud se neobjeví bolest nebo otok, nikdy nebudeme mít podezření, že je v kosti sarkom. Jedna útěcha je, že se jedná o vzácný nádor, jinak se můžete zbláznit, když si myslíte, že každý může mít sarkom v kostech.
Můžeme v tomto případě říci, že by měl člověk pravidelně podstupovat ultrazvukové vyšetření všech orgánů, i když ho nic netrápí?
Přirozeně stojí za to udělat ultrazvuk, který je součástí rutinního lékařského vyšetření a preventivního screeningu. Chápeme, že rakovina žaludku nespí a gastroskopie musí být prováděna pravidelně. Každá žena ví, že je nutné v určitých intervalech navštěvovat gynekologa. A tak dále.
Velký podíl na záchytu sarkomů kostí a měkkých tkání mají tzv. „náhodné nálezy“ při dalších rutinních vyšetřeních.
Jednou za rok si člověk udělá ultrazvuk břicha, podívá se na játra, ledviny, pánev – a v tuto chvíli lékaři náhodou najdou nějakou změnu v měkké tkáni retroperitonea nebo kostní nádor. Ale hledání sarkomů není důvodem ultrazvuku, důvodem ultrazvuku je běžné vyšetření.
Jiný příklad: muž šel po ulici, upadl a zlomil si krček stehenní kosti. Udělali rentgen a zjistili, že příčinou byl kostní nádor, a ne jen zranění, které často vůbec neexistovalo. V této fázi je také spousta chyb!
Nedávno jsem na konferenci vystoupil s prezentací o patologických zlomeninách – traumatologové nemohou vždy správně posoudit situaci, rozpoznat, že se nejedná o traumatickou zlomeninu, ale o patologickou, že existuje nádor, a ne jednoduchá zlomenina.
Není tedy potřeba instalovat dlahy a dráty – nejdříve musíme provést stabilizaci, pak biopsii, pochopit, s čím máme co do činění, a pak správné, velké a krásné operace. Ale hlavní věcí je předepsat potřebnou systémovou terapii.
Vzácný, zákeřný, komplexní nádor.
V léčbě sarkomů došlo k evoluci – rychle se snižuje podíl amputací
Jak dobře dokáže dnešní medicína takové nemoci léčit?
V onkologii používáme kritérium 5letého přežití a nelze to říci obecně pro všechny sarkomy měkkých tkání a kostí.
Pokud silně zobecníme, ačkoli to již není správné, a použijeme data z amerických registrů, pak při lokalizovaném procesu – pokud je nádor lokalizován pouze v kosti – je pětileté přežití asi 80 %. S regionálním šířením, s poškozením sousedních struktur nebo lymfatických uzlin – asi 50-60%. Pokud k nám přijde člověk se vzdálenými metastázami, pak je prognóza mnohem horší – po pěti letech bude naživu méně než 20 pacientů ze sta.
Grigorij Zinověv během operace
Léčba se navíc postupem času zlepšuje a tato čísla vycházejí z pacientů, kteří byli diagnostikováni a léčeni alespoň před pěti lety. Ale zase je to nevybíravé, nevybíravé.
Vše závisí na biologii nádoru a na tom, jak reaguje na systémovou terapii.
Například fibromatóza desmoidního typu nikdy nemetastazuje, ale donekonečna se recidivuje – ať ji odstraníte jakkoli, jsou popisovány relapsy i po amputacích. Nyní, i pokud jde o tento nádor, byl přijat následující konsenzus: nejlepší je vyhnout se operaci, kdykoli je to možné, a dynamicky sledovat. Obecně se vše mění v závislosti na morfologickém podtypu.
Například u vysoce diferencovaného chondrosarkomu budeme mít v případě úspěšné chirurgické léčby vynikající výsledky – téměř 100% nádorově specifické přežití, protože nádor byl radikálně odstraněn a má nízký stupeň malignity. A jsou nádory, které z definice mají díky své biologii horší prognózu.
Co obvykle říkáte pacientovi, který za vámi přijde poprvé?
Nejprve říkáme: “Přišli jste na správné místo, víme, co s tímto nádorem dělat.” Nikdy nepodvádíme pacienty ani nedáváme falešné naděje. Člověk musí jasně pochopit, co ho čeká, jaký boj ho čeká, abychom fungovali jako tým. Hlavní je, že ví, že se obrátil na specialisty, kteří se starají. Člověk přece přichází s výsledky biopsie, v slzách, obvykle s rodiči, protože to jsou často mladí lidé.
Léčba těchto nádorů musí být komplexní, a to je skutečně velmi obtížný a vážný proces. Například u Ewingova sarkomu může léčebný program trvat celý rok. A nejdůležitějším bodem je stanovení správné diagnózy. V naší zemi je velmi málo patologů, kteří se na tato onemocnění specializují.
Jsem hrdý na to, že v mé instituci je každá diagnóza sarkomu projednávána multidisciplinárním týmem. My všichni – chirurgové, patologové, chemoterapeuti, radiologové a rentgenoví diagnostici – se shromáždíme za mikroskopem, prohlédneme si a prodiskutujeme všechny materiály a společně se rozhodneme.
Existují nyní nějaké technologie nebo metody, které zlepšují výsledky léčby a kvalitu života vašich pacientů?
Ano, v léčbě sarkomů došlo k dlouhému vývoji. Začalo to v 1960. letech, kdy byl sarkom považován pouze za chirurgickou patologii – a jedinou možností léčby byla amputace.
Ukázalo se však, že nádor stále metastázuje, že sarkomy jsou systémová onemocnění, kromě některých podtypů s dobrým biologickým potenciálem. Chemoterapie se objevila v 1970. letech XNUMX. století a stala se stále účinnější u řady nádorů. Ale ne pro každého, bohužel.
Operace nezůstala pozadu. Otevřely se nové možnosti operací zachraňujících končetiny a podíl amputací začal rychle klesat. Nyní je to spíše výjimka.
Nyní můžeme díky modulárním a individuálním endoprotézám nahradit kostní defekty. V případě potřeby zajišťujeme i protetiku cév. Nemalou měrou přispěl i 3D tisk.
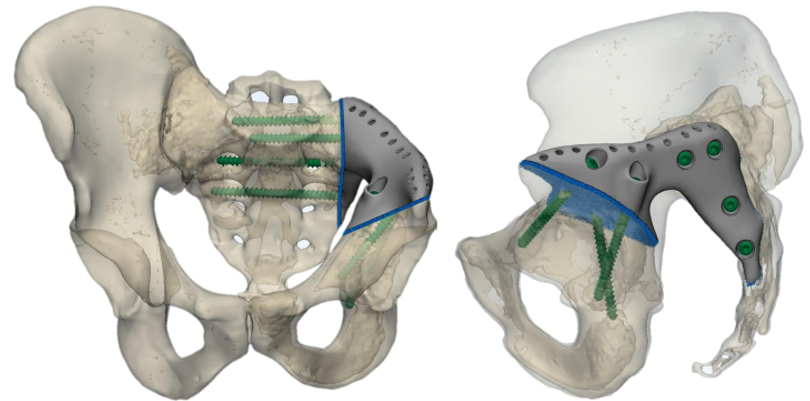
Například teď mám v rukou endoprotézu na míru. A nenahrazuje pouze stehenní kost – má posuvný mechanismus, takže protéza „roste“ s dítětem. Představte si, jaké štěstí! Dítě roste naplno, nedochází ke zkracování končetiny. Ano, pak se bude muset protéza vyměnit, může prasknout, ale stejně.
Klíčovým problémem je, že účinných chemoterapeutických a imunoterapeutických léků pro léčbu sarkomů je málo a výzkum v tomto směru postupuje velmi pomalu.
Protože se jedná o velmi rozmanitou, ale zároveň vzácnou patologii – pouze 1% všech lidských nádorů, a to navzdory skutečnosti, že existuje mnoho morfologických podtypů. Mnohem výhodnější je vyvíjet nové léky na běžnější a dobře prozkoumané nemoci, například rakovinu prsu. Pro srovnání, v roce 2018 ve Spojených státech onemocnělo asi 13 000 lidí sarkomem měkkých tkání (všechny podtypy) a více než 260 000 rakovinou prsu.
Je tragické, když nádor nezmizí se systémovou léčbou. Je spousta těžkých příběhů. Řada nádorů se chová velmi agresivně a naše možnosti jsou omezené.
Telemedicína je pro naši zemi výjimečnou příležitostí
Sledujete osudy pacientů po propuštění?
Po ukončení léčebného programu je pacient nejčastěji viděn u nás. To je zvláště důležité, pokud v místě bydliště neexistuje možnost dostatečné kontroly nad nemocí nebo instalovanou konstrukcí.
Je skvělé, že nyní máme telemedicínu, a já jsem velmi aktivní v používání této technologie a povzbuzování kolegů a pacientů, aby tak činili. Je to výjimečná příležitost pro naši rozlehlou zemi!
Ať už pacient žije kdekoli, jeho lékař na onkologickém pracovišti připraví balíček dokumentů a studií, pošle nám ho do hlavního ústavu, snažíme se situaci pochopit a případně ho přijmout do nemocnice.
Ale pacienti k nám přicházejí nejen pomocí oficiálních „nástrojů“. Zrovna včera jsem operoval ženu, která mi napsala před 10 dny na Instagram. V místě bydliště jí nabídli amputaci, rodina byla v panice, našli nás – urychleně jsme vystavili kvótu a pacientka přijela do Petrohradu.

Telemedicínské konzultace. Fotografie: www.niioncologii.ru
Jsem velmi rád, že jedinou zprávou můžete změnit osud člověka. A dnes už žena chodí po chodbě – i po velkých rekonstrukcích pánve pacienty druhý den vstáváme.
Dá se tento příběh nazvat pozitivní?
Brzy. Pozitivní bude, až dokončíme kombinovanou léčbu, uplyne čas – nedojde k relapsu ani se neobjeví metastázy. Ale mám spoustu pozitivních příběhů.
Nedávno měla premiéru hra Alexandry Ivanové „Diagnostika milosrdenství“ a prototypem jedné z postav – lyžařského instruktora, který po léčbě pokračoval ve výcviku dětí a vyhnul se operaci mrzačení – byl můj pacient, kterého jsem téměř operoval. před rokem.
To znamená, že v případě úspěšné léčby může být život člověka normální?
Rozhodně. I při ztrátě končetiny může člověk žít plnohodnotný život, sportovat, lyžovat a jezdit na kole. Příběhy mnoha pacientů se silnou vůlí jsou podnětné a optimistické.
Jaká otázka z medicíny vás nyní nejvíce zajímá?
Velmi mě znepokojuje hledání nových léků k léčbě pacientů s mou specializovanou patologií. Zatímco výzkumů je málo, účinnost chemoterapie není vždy vysoká. Velmi se těším na vznik nových účinných léků a osobně se podílím na vývoji nových přístupů ke komplexní léčbě.
Ale stále existuje mnoho nuancí, které často matou lékaře a pacienty – materiální zásoby, kvóty. Je to nákladná léčba a doufám, že pro zemi, jako je naše, se to nestane vážnou překážkou.
Z hlediska chirurgie a léčebného procesu má náš tým velké možnosti, protože Národní centrum lékařského výzkumu onkologie pojmenované po N.N. Petrova je referenčním centrem pro léčbu sarkomů. Zbývá se dále intenzivně rozvíjet.
* Fletcher CDM, Bridge JA, Hogendoorn P, Mertens F. Klasifikace nádorů Světové zdravotnické organizace. Patologie a genetika nádorů měkkých tkání a kostí, čtvrté vydání. IARC, Lyon, 2013.
Fotografie z osobního archivu Grigory Zinoviev

Slova „rakovina“ a „nádor“ vzbuzují hrůzu v každém, kdo je poprvé konfrontován s onkologickou diagnózou. Ale někdy, v průběhu boje s vážnou nemocí, se lidé dozví, že existuje ještě děsivější slovo – „metastázy“. Právě tyto screeningy zhoubných nádorů jsou hlavním nepřítelem onkologických pacientů. Naštěstí se výsledky léčby pacientů s metastatickým karcinomem každým rokem zlepšují.
Vše nejdůležitější o metastázách říká náš odborník – přednosta onkologického oddělení č. 4 Státní klinické nemocnice č. 1 moskevského zdravotního oddělení, přednosta onkologického oddělení NSIUV, doktor lékařských věd, onkolog chirurg Vladimir Konstantinovič Ljadov.
Nejčastější a nejznepokojivější otázkou každého pacienta s rakovinou je, jaké je jeho individuální riziko rozvoje vzdálených metastáz (tj. výsevu primárních nádorových buněk do jiných orgánů). Přítomnost metastáz je totiž charakteristickým znakem posledního, nejčastějšího stadia IV rakoviny.
Buňky mimo kontrolu
Různé maligní nádory mají své vlastní charakteristiky. Není divu, že se říká, že každá rakovina je jedinečná. Existují však určité univerzální rysy a vzory, které spojují téměř jakýkoli novotvar. Například všechny „zhoubné“ nádory mají tu vlastnost, že metastazují, to znamená, že se šíří po celém těle. Ale benigní nádory se vyvíjejí pouze v místě, kde se poprvé objevily.
Jakýkoli nádor je proliferace buněk orgánu nebo tkáně. Buňky v důsledku genetických změn (mutací), které u nich nastaly, ztrácejí schopnost omezovat svůj růst a v těle se rychle množí. V této fázi může být nádor stále benigní. Jedná se například o nezhoubné novotvary (polypy) sliznice tlustého střeva. Pokud se však v důsledku dalších mutací mohou buňky nejen nekontrolovatelně dělit, ale také se šířit proudem lymfy a krve po těle a také zakořeňovat v jiných orgánech, což vede ke vzniku nových ložisek rakoviny , pak se takové nádory nazývají zhoubné. V okamžiku, kdy jsou pomocí speciálních studií (ultrazvuk, počítač, magnetická rezonance nebo pozitronová emisní tomografie – CT, MRI, PET) detekována nová nádorová ložiska, může lékař u pacienta diagnostikovat přítomnost pokročilého stadia rakoviny. Jsou identifikovány regionální metastázy – ložiska rakoviny v lymfatických uzlinách nejblíže nádoru – to je známka lokálně rozšířeného procesu. Pokud nové nádory postihují více orgánů, pak se jedná o tzv. vzdálené metastázy, které slouží jako známka IV. stadia, nejčastějšího stadia rakoviny.
Vyhrajte své místo
Mnoho pacientů se domnívá, že screeningem lze odstranit pouze velké nádory. To je špatně. I drobná ložiska nádorové tkáně, jejichž velikost je asi jeden krychlový milimetr, jsou schopna uvolnit své buňky do krevního oběhu. Takové cirkulující nádorové buňky jsou v krvi každého onkologického pacienta. Ale to ještě nejsou metastázy. I mimo primární ohnisko jsou takové buňky pod kontrolou imunitního systému, nejsou ještě schopny zakořenit a růst v těle. Tyto buňky pod vlivem určitých faktorů zakořeňují v jiných orgánech a následně mohou dát podnět k růstu metastáz. Proč k tomu dochází, není dosud plně stanoveno. Například u některých nádorů se metastázy mohou objevit 15-20 let po zdánlivě úspěšné léčbě.
Aby mohly jednotlivé nádorové buňky, přenášené krví, přežít, najdou v těle takzvanou premetastatickou niku, kde mohou setrvávat poměrně dlouhou dobu. Někdy – roky. Jsou tam podmínky pro jejich uchování, ale stále neexistují žádné nové cévy, kterými by se mohl nádor živit. Rakovinové buňky však pomocí speciálních molekul dokážou vytvořit nové krevní cévy – proces zvaný neoangiogeneze. Poté, co se místo nádoru „připojí“ k oběhovému systému prostřednictvím procesu neoangiogeneze, začne metastáza rychle růst.
Metastázy postihují různé orgány. Každý typ rakoviny má svá oblíbená místa, kde se nejdříve odfiltruje nádor. Rakovina prostaty tedy často metastázuje do kostí. U rakoviny slinivky nebo tlustého střeva však výskyt metastáz v kostech ukazuje na úplně poslední fázi, protože tyto nádory postihují především játra nebo plíce. I nádory umístěné v různých částech téhož orgánu se chovají odlišně. Například nádory tlustého střeva, které se nacházejí vpravo, reagují na některé léky a nádory umístěné vlevo – na jiné, což je způsobeno různými genetickými změnami v buňkách. Tyto znalosti lékaři využívají při plánování léčby.
Odhalit včas
Pacienti často přesouvají odpovědnost za svůj život a zdraví výhradně na lékaře. Ale v mnoha ohledech je to vlastní odpovědnost nemocného. Například někteří pacienti, kteří podstoupili léčbu nádoru a chtějí na toto těžké období zapomenout, odmítají další pozorování. Nicméně „schovávat hlavu do písku“, když máte tak vážnou nemoc, je špatná taktika. Pouze při včasném a včasném odhalení metastáz jsou šance na úspěšnou léčbu maximální.
Po léčbě by měl každý pacient dostat od lékaře svůj vlastní plán vyšetření. Záleží na typu a stadiu rakoviny, stejně jako na možnostech dostupných v dané zemi a zdravotnickém zařízení. Nejintenzivnější sledování se provádí v prvních letech po léčbě. Podle ruských doporučení se v prvním roce provádějí vyšetření jednou za tři měsíce, ve druhém a dalších letech až do konce 5 let – jednou za šest měsíců. Předpokládá se, že 90 % metastáz se objeví do 5 let po léčbě, proto, když pacient dosáhne tohoto období, je buď vyřazen z registru, nebo jednou ročně převeden na pozorování.
Každá vyšetřovací metoda má svou přesnost. Zhruba řečeno, CT dokáže detekovat 90 ze 100 pacientů s metastázami a ultrazvuk a rentgen pro většinu typů rakoviny budou informativní pouze v 70 %. Proto se nejčastěji doporučují různé typy tomografie, které umožňují získat snímky částí těla s rozlišením až 1 mm. Pro posílení kontrastu obrazu se tyto studie často provádějí s kontrastem – pacient pije nebo dostává speciální kontrastní léky nitrožilně, které výrazně zvyšují přesnost vyšetření.
Pouze vpřed!
Léčba metastatického onemocnění je mnohem obtížnější a stále je často méně účinná než léčba primární rakoviny. Ale to není důvod k odmítnutí. Každým rokem je pro takové pacienty stále více možností léčby. Navíc mají šanci nejen na prodloužení života, ale někdy i na vyléčení.
Například v Rusku u 25–30 % pacientů trpících rakovinou tlustého střeva jsou v době diagnózy okamžitě detekovány vzdálené metastázy. Ještě před 20 lety nemohli onkologové takovým pacientům nabídnout téměř nic, ale dnes si každý čtvrtý člověk může nárokovat dlouhé roky života nebo dokonce úplné vyléčení. Například někteří pacienti s touto diagnózou žijí 10 a více let bez projevů onemocnění.
Metastatická rakovina se léčí stejnými metodami jako primární rakovina: operace, ozařování a léky. Ale medikamentózní terapie je obvykle nejúčinnější, protože se jedná o systémovou léčebnou metodu, která umožňuje působit jak na viditelné nádorové buňky, tak na ty, které dosud nelze pomocí stávajících vyšetřovacích metod rozpoznat.
Základní medikamentózní léčbou je tradiční cytotoxická chemoterapie, která potlačuje všechny rychle se dělící buňky v těle. Používané léky jsou toxické, takže sice zabíjejí rakovinné buňky, ale negativně ovlivňují i ostatní rychle se dělící buňky. Především na buňkách sliznice a vlasových folikulů. A i přes široké možnosti doprovodné terapie, která pomáhá snižovat závažnost nežádoucích účinků, se jedná o poměrně agresivní typ léčby. Naštěstí je dnes možné přidat do mixu více individualizovanou, cílenou terapii. Jde o tzv. cílené léky, které působí striktně na konkrétní molekulární cíl v nádoru. Když se poprvé objevily, vědci doufali, že cílené léky zcela nahradí chemoterapii. Jenže se ukázalo, že to zatím není možné. Ale tyto dva typy léčby se dokonale doplňují, což vám umožní výrazně zpomalit nebo dokonce zastavit růst nádoru. Například u jednoho z nejagresivnějších typů rakoviny prsu se již více než 15 let používají cílené léky proti molekule HER-2, které se ukázaly jako velmi účinné proti tomuto dříve zcela nepříznivému typu rakoviny.
V posledních letech byly vyvinuty léky, které dokážou aktivovat vlastní imunitní systém pacienta a „naladit“ jej proti nádorovým buňkám. Obrovská skupina pacientů dříve považovaných za nevyléčitelné dostala díky imunoterapii naději na uzdravení! Onkologové každý rok dostávají nové a účinné metody boje proti rakovině, včetně metastáz. Proto si za žádných okolností nezoufejte, když uslyšíte slovo „metastázy“. Hlavní je najít tým specialistů připravený nabídnout vám všechny nejmodernější léčebné metody.
















