Alergeny plísní jsou běžnou součástí domácího prachu. Houby jsou v přírodě rozšířené. Jejich výskyt je výrazně ovlivněn teplotou a vlhkostí. Nejvyšší koncentrace spór plísní v ovzduší je pozorována od dubna do listopadu, v zimních měsících je minimální. Nejčastěji se ve vzduchu vyskytují spory hub rodu Alternaria, Aspergillus, Penicillium a Candida. Barva plísní se liší: zelená nebo černá pro Penicillium a Aspergillus, červená pro Merlius a plíseň domácí. Koncentrace spór plísní ve vzduchu v oblastech s vlhkým klimatem je velmi významná.
Některé druhy hub se dobře pěstují v obytných oblastech. Většina z nich je přiváděna do domácností prouděním vzduchu, přičemž pokračují ve své životní aktivitě na bavlněných výrobcích, kůži, zelenině a dalších produktech. Nejvyšší hladiny spor se nacházejí ve vlhkých, špatně větraných prostorách.
Senzibilizace organismu se může vyvinout nejen na plísně vyskytující se ve vzduchu, ale také na ty, které se nacházejí na kůži a sliznicích. Plísňová senzibilizace může být důsledkem plísňových kožních onemocnění. Nejčastěji je senzibilizace k plísním kauzálně významná u bronchiálního astmatu.
Doporučení
Jak se vyhnout plísni ve vaší domácnosti.
- Často větrejte prostory, kde mohou plísně růst, zejména vany, kuchyně, sklepy a podkroví.
- boj s vlhkostí, odstranění všech druhů netěsností
- čistit a dezinfikovat ventilaci a klimatizaci
- neskladujte plesnivé potraviny (plesnivý pomeranč uvolní do vzduchu až 15 miliard spór)
- věnujte pozornost květináčům: zda se na nich neobjevil bělavý nebo oranžový povlak (toto je plíseň)
- tapety podporují růst plísní (roste na straně stěn) a na ulici
- nechodit do lesa po dešti nebo mlze
- nedotýkejte se pytlů s listím, které bylo nasbíráno ještě před pár dny, staré domy a budovy, kde lidé bydleli v těsné blízkosti, jsou obvykle plné plísní
Alergická bronchopulmonální aspergilóza – onemocnění způsobené okamžitými alergickými reakcemi a imunokomplexními alergickými reakcemi. Původcem je Aspergillus spp., obvykle Aspergillus fumigatus. Riziko onemocnění je vyšší u pacientů s atopickým onemocněním, všichni pacienti s alergickou bronchopulmonální aspergilózou mají v anamnéze bronchiální astma. Alergická bronchopulmonální aspergilóza se projevuje bronchiálním astmatem a bronchiektáziemi v oblasti velkých průdušek.
A. Klinický obraz
1. Onemocnění se vyskytuje s exacerbacemi, které se obvykle vyskytují v zimě, a remisemi. Exacerbace se projevují horečkou, produktivním kašlem, hemoptýzou, sípáním, dušností, leukocytózou, eozinofilií a zvýšením počtu eozinofilů ve sputu. Sputum více než poloviny pacientů obsahuje nahnědlé husté nebo volné sraženiny, u některých pacientů jsou ve sputu nalezeny odlitky průdušek.
2. Laboratorní výzkum. Počet eozinofilů v krvi přesahuje 1000 μl-1, hladina IgE v séru je více než 1000 IU/ml. V séru jsou detekovány precipitující protilátky proti Aspergillus spp. Mikroskopie nátěrů a kultur sputa odhalí původce onemocnění u více než 60 % pacientů. Protože Aspergillus spp. jsou všudypřítomné a mohou se náhodně dostat do kultury, jejich detekce během jediné kultivace nemůže sloužit jako spolehlivý příznak aspergilózy. Identifikace patogenu při opakovaných kultivací sputa zvyšuje jejich informační obsah.
3. Rentgenové a CT vyšetření hrudníku. V plicích je detekováno omezené ztmavnutí, lokalizované v oblasti bronchiektázie. Ztmavnutí rychle zmizí nebo přetrvává po dlouhou dobu. CT s vysokým rozlišením se používá k detekci bronchiektázie. Při dlouhém průběhu onemocnění se rozvíjí skleróza horních laloků plic.
4. Studium funkce vnějšího dýchání. Ucpání průdušek hlenovými zátkami je doprovázeno reverzibilními obstrukčními poruchami dýchání. S rozvojem pneumosklerózy dochází k restriktivním poruchám dýchání a snižuje se difúzní kapacita plic.
B. Imunologické studie. Kožní testy odhalí senzibilizaci na antigeny Aspergillus spp. Reakce může probíhat ve dvou fázích: časná fáze je způsobena okamžitou alergickou reakcí a projevuje se ve formě puchýře a hyperémie téměř okamžitě po injekci antigenu, pozdní fáze je způsobena okamžitou alergickou reakcí a imunokomplexní alergická reakce a projevuje se jako otok a erytém několik hodin po injekci. V tekutině získané z bronchoalveolární laváže jsou detekovány IgG, IgA a IgE namířené proti antigenům Aspergillus spp.
V. Histologické vyšetření. Poškození u alergické bronchopulmonální aspergilózy je způsobeno jak alergickými reakcemi, tak působením proteáz patogenu. Patogen se nachází pouze v lumen průdušek, neproniká do plicního parenchymu. Je možná masivní infiltrace bronchiální stěny eozinofily, lymfocyty a monocyty s tvorbou granulomů. V tomto případě jsou průdušky obvykle vážně poškozeny.
G. Diagnostika. Diagnóza alergické bronchopulmonální aspergilózy je stanovena, pokud vyšetření odhalí kombinaci následujících příznaků (přítomná u více než 90 % pacientů).
1. Záchvaty bronchiálního astmatu.
2. Počet eozinofilů v krvi je více než 1000 μl-1.
3. Rychle mizející nebo dlouhotrvající omezené stíny na rentgenových snímcích hrudníku.
4. Bronchiektázie v oblasti velkých průdušek při absenci změn v menších. Tato lokalizace bronchiektázie je charakteristická pro alergickou bronchopulmonální aspergilózu. Bronchiektázie nejsou vždy detekovány v počátečních stádiích onemocnění. K jejich identifikaci se používá CT s vysokým rozlišením, protože tato metoda je téměř stejně citlivá jako bronchografie.
5. Pozitivní kožní testy s antigeny Aspergillus spp. Kožní testy s antigeny Aspergillus spp. provedeno u všech pacientů s bronchiálním astmatem s recidivujícími omezenými opacity identifikovanými rentgenem hrudníku. Pokud jsou kožní testy negativní, je diagnóza alergické bronchopulmonální aspergilózy nepravděpodobná.
6. Detekce precipitujících protilátek proti antigenům Aspergillus spp v séru.
7. Zvýšené hladiny IgE v séru. Pokud jsou kožní testy pozitivní, zjišťuje se celková hladina IgE, hladina specifických IgE a precipitujících protilátek v séru k posouzení závažnosti onemocnění.
D. Diferenciální diagnostika. Alergická bronchopulmonální aspergilóza se odlišuje od bronchiálního astmatu, bronchiektázií jiné etiologie, chronické bronchitidy a plicní tuberkulózy. Je třeba mít na paměti, že u všech těchto onemocnění může dojít k senzibilizaci na antigeny Aspergillus spp. Alergická bronchopulmonální aspergilóza se také odlišuje od onemocnění charakterizovaných eozinofilií a omezeným zákalem v plicích.
E. Léčba
1. Obecné události. Během exacerbací jsou účinné bronchodilatátory a v případě bakteriální infekce jsou účinné antimikrobiální látky. Desenzibilizace se nedoporučuje, protože může vyvolat astmatický záchvat. Bylo prokázáno, že moderní antimykotika, zejména itrakonazol, jsou účinná u alergické bronchopulmonální aspergilózy.
2. Kortikosteroidy
G. Předpověď. Při absenci léčby se v plicích vyvinou nevratné změny – bronchiektázie a pneumoskleróza. Kortikosteroidy významně snižují riziko exacerbací a snižují poškození průdušek. .
Použitá literatura:
- Klinická imunologie a alergologie editovali G. Loolr Jr., T. Fisher, D. Adelman
- Diagnostika a léčba alergických onemocnění Roy Patterson, Leslie K. Grammer, Paul A. Greenberger.
Materiál připravil Sendak I.M.
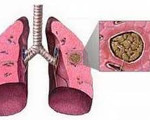
Plicní aspergilóza je onemocnění houbové etiologie, které postihuje všechny části dýchacího systému, vyskytuje se v akutní nebo chronické formě a je charakterizováno řadou klinických příznaků a přítomností známek alergie. Klinický obraz onemocnění zahrnuje kašel, hemoptýzu, horečku a dušnost. Diagnóza je stanovena na základě RTG a CT hrudníku, bronchoskopie, sérologické diagnostiky a laboratorního vyšetření patologického materiálu. Je předepsána konzervativní léčba fungicidy, v případě potřeby v kombinaci s antibiotiky a glukokortikosteroidy. Aspergilomy se odstraňují chirurgicky.
ICD-10

- Příčiny
- Patogeneze
- Klasifikace
- Příznaky plicní aspergilózy
- Neinvazivní aspergilóza
- Invazivní aspergilóza
- Chronická aspergilóza
- Alergická aspergilóza
Přehled
Plicní aspergilóza je na prvním místě v prevalenci mezi plicními mykózami. 75 % všech případů plísňových infekcí dýchacích cest je způsobeno Aspergillus. Plísně, které způsobují rozvoj onemocnění, jsou všudypřítomné. Nejvyšší hladiny spor Aspergillus v životním prostředí jsou pozorovány v arabských zemích. Jejich koncentrace je vyšší v uzavřených prostorách.
Postiženi jsou lidé, kteří jsou kvůli své profesionální činnosti nuceni přijít do kontaktu s materiálem kontaminovaným sporami plísní, a také pacienti s imunosupresí jakéhokoli původu. U 20 % příjemců orgánů a tkání se v pooperačním období rozvine aspergilóza. U poloviny z nich je nemoc smrtelná.
![Аспергиллез легких]()
Příčiny
Původcem onemocnění jsou plísně rodu Aspergillus. Jejich spory se nacházejí ve vzduchu, půdě a vodě, mycelium aktivně roste v podmínkách vysoké vlhkosti. Spory Aspergillus jsou odolné vůči vysychání a dlouho přetrvávají v prachových částicích. Šíření usnadňují mouchy, švábi a další hmyz. Lidé se pravidelně setkávají s patogeny, mnoho jich každý den vdechuje spory plísní, ale plicní aspergilóza se rozvíjí u relativně malé části populace. Rizikové faktory pro výskyt patologie jsou:
- Stav imunodeficience. K onemocnění jsou náchylní pacienti s narušenou imunitní funkcí. Plísňové infekce jsou často detekovány u lidí s primární imunodeficiencí, pacientů s AIDS, rakovinou a cukrovkou. Transplantaci plic komplikuje mykóza u každého pátého pacienta, o něco méně často se aspergilóza rozvíjí u příjemců kostní dřeně, pankreatu a ledvin. Výskyt patologického stavu je usnadněn dlouhodobým užíváním antibakteriálních léků, kortikosteroidů a cytostatik.
- Chronická patologie plic. Oblíbenými místy pro lokalizaci aspergilů jsou kavitární útvary plicní tkáně a bronchiektázie. Onemocnění je často diagnostikováno u pacientů s chronickými formami tuberkulózy, onkopatologií dýchacího systému, pacientů s cystickou fibrózou, CHOPN.
- Masivní napadení Aspergillus. Onemocní osoby s normálně fungujícím imunitním systémem, ale pracující v podmínkách masivní kontaminace vnějšího prostředí sporami plísní. Rizikovou skupinou jsou pracovníci ve mlýnech, drůbežárnách, pivovarech, zemědělci a zástupci některých dalších profesí. Spory Aspergillus lze nalézt ve velkém množství ve zvlákňovacích surovinách, ventilačních a klimatizačních systémech a instalatérských zařízeních.
Patogeneze
Exogenní plicní aspergilóza se obvykle vyvíjí vdechováním spor plísní. Při těžké imunosupresi je možná aktivace saprofytických aspergil, které žijí na kůži a sliznicích. Dochází k autoinfekci. Aspergillus vstupuje do dýchacího systému. Při plné buněčné imunitní odpovědi je pozorována destrukce a fagocytóza houbových hyf.
Při masivním požití spor plísní do těla a/nebo narušení funkcí buněčné imunity převažuje humorální odpověď. Vznikají granulomy obsahující hyfy patogenních hub – aspergilomy. Zjišťují se u bronchiektázií, tuberkulózních dutin a dalších plicních dutin, na sliznicích průdušnice a průdušek. Tato forma onemocnění je neinvazivní.
Invazivní aspergilóza se vyskytuje na pozadí těžké imunodeficience s výrazným snížením hladiny krevních granulocytů. Plísňová infekce se šíří hematogenně a postihuje plicní parenchym, pleuru a lymfatické uzliny. Mnohočetné granulomy se tvoří v různých orgánech a tkáních. Průběh onemocnění má septický charakter. Některé druhy Aspergillus navíc produkují velké množství mykotoxinů, zatímco jiné jsou silnými alergeny. Rozvíjí se mykotoxikóza a alergické reakce.
Klasifikace
Existuje několik klasifikací plicní formy onemocnění. Podle mechanismu infekce se rozlišuje exogenní a endogenní aspergilóza bronchopulmonálního systému. Proces může být akutní nebo chronický. Někteří specialisté v oboru pneumologie samostatně rozlišují poškození plic a dýchacích cest. Pracovní klasifikace odráží stupeň invaze patogenů, jejich toxické vlastnosti, lokalizaci procesu, přítomnost senzibilizace těla a rysy průběhu onemocnění. To zahrnuje:
- Neinvazivní plicní aspergilóza. Jednotlivé a mnohočetné plicní aspergilomy se vyskytují s relativně benigním průběhem.
- Invazivní aspergilóza dýchacích cest.Invazivní plicní formy jsou izolované nekrotizující bronchiální aspergilóza, pneumonie, pohrudnice a chronická plicní diseminace houbové etiologie.
- Alergická aspergilóza průdušek a plic. Přecitlivělost na plísňové alergeny vede k rozvoji alergické bronchopulmonální aspergilózy – mykogenního bronchiálního astmatu a exogenní alergické alveolitidy.
Příznaky plicní aspergilózy
Neinvazivní aspergilóza
Klinický obraz mykotických lézí dýchacích orgánů závisí na formě patologického procesu. Neinvazivní aspergilom se vyznačuje asymptomatickým průběhem. Není možné určit délku inkubační doby. Nemoc je objevena náhodně při preventivním rentgenovém vyšetření plic. Vzhled krve ve sputu naznačuje klíčení krevních cév houbovým myceliem a začátek invazivního procesu.
Invazivní aspergilóza
Při vdechnutí velkého množství patogenů vzniká aspergilová tracheobronchitida nebo intersticiální pneumonie. Klinickým projevům předchází krátká inkubační doba – 1–3 hodiny až 3 dny. V ústech je přetrvávající, neustálý pocit hořkosti a bolest v krku. Dochází ke zvýšení teploty do vysokých čísel, doprovázené bolestmi kostí a zimnicí. Aspergilová pneumonie je charakterizována horečkou nesprávného typu. Teplota ráno stoupá a večer klesá na normální nebo subfebrilní hodnoty.
Nemoc rychle postupuje. Kašel na začátku onemocnění je bolestivý, záchvatovitý a později se stává produktivním. Šedozelený nebo krvavý obsah průdušek je oddělen. Pacient trpí dušností i při lehké námaze. Mám obavy z intenzivní bolesti na hrudi, která se zesiluje s dýcháním a změnou polohy těla.
Příznaky obecné intoxikace jsou vyjádřeny: slabost, pocení, nedostatek chuti k jídlu, zvýšená únava, ztráta hmotnosti. Je detekován rychlý srdeční tep a přerušení srdečního rytmu. Akutní invazivní plicní aspergilóza je často doprovázena lézemi vedlejších nosních dutin a makulopapulárními kožními vyrážkami.
Chronická aspergilóza
Při endogenní infekci má plicní aspergilóza primární chronický průběh. Její klinické projevy se liší od obrazu intersticiální pneumonie tím, že mají pomalé příznaky s prodlouženou nízkou horečkou a mírnou bolestí. Mykóza se vyvíjí na pozadí přetrvávající tuberkulózy, sarkoidózy, CHOPN a dalších plicních patologií a poněkud mění obraz základního onemocnění. Pacienti obvykle zaznamenávají zvýšenou dušnost a kašel a nacházejí šedozelené hrudky ve sputu.
Alergická aspergilóza
Alergická aspergilóza se nejčastěji vyskytuje ve formě těžkého hormonálně závislého bronchiálního astmatu. Projevuje se častými denními a nočními záchvaty dušení, sípáním a tíhou na hrudi a záchvaty suchého kašle. Pacienti s alergickou alveolitidou si stěžují na narůstající dušnost a výtok malého množství slizničního sputa. Akutní forma alveolitidy je doprovázena známkami obecné nevolnosti, artralgie.
Komplikace
Včasná diagnostika a správně zvolená léčebná taktika umožňují dosáhnout uzdravení u 25–50 % pacientů s respirační aspergilózou. Komplikace se vyskytují u jakékoli formy onemocnění. Jejich frekvence a závažnost přímo závisí na stavu imunitního systému a přítomnosti patologií pozadí. Aspergilóza zhoršuje průběh hlavního patologického procesu.
U pacientů s aspergilomy se často vyvine hemoptýza. 25 % těchto pacientů umírá na plicní krvácení. Akutní invazivní bronchopulmonální aspergilóza s výrazným poklesem imunity vede k mykogenní sepsi s vysokou (50%) mortalitou. Chronický průběh je komplikován kardiopulmonálním selháním a následnou invaliditou pacienta.
diagnostika
Pacienty s plicními projevy aspergilózy vyšetřuje pneumolog. Při odběru anamnézy se objasňuje profese, přítomnost chronické bronchopulmonální patologie, primární nebo sekundární imunodeficience. Při vyšetření a fyzikálním vyšetření se odhalí řada nespecifických symptomů. Při aspergilové pneumonii je slyšet rozšířené suché a vlhké jemné bublání. V jiných případech jsou auskultační údaje obvykle skrovné nebo odrážejí průběh procesu na pozadí. Hlavní diagnostické metody jsou:
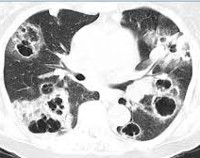
- Radiační diagnostika.Rentgenový obraz v plicích je různý. Zjišťují se nestabilní eozinofilní infiltráty, husté kulaté nebo kulovité stíny s rozpadovými dutinami, lokalizované převážně v horních lalocích plic, a malofokální diseminace. Charakteristickým znakem aspergilomu je přítomnost srpkovitého projasnění v dutině kulatého nebo oválného útvaru, který se posouvá při změně polohy těla (příznak chrastění). Když je dutina aspergilomu naplněna kontrastem, plísňové hmoty vyplouvají na povrch (příznak plováku).
- Laboratorní studie. Obecný klinický krevní test odhalí leukocytózu, eozinofilii a zvýšenou ESR. Mikroskopie sputa a výplachů průdušek odhalí houbové hyfy. Kultivační metoda umožňuje pěstovat kolonie Aspergillus na živných médiích. Pomocí sérologických reakcí (ELISA, RSK) jsou detekovány protilátky proti plísním. Pacienti s alergickou formou onemocnění se vyznačují zvýšením hladiny celkového IgE. U chronické aspergilózy se IgG zvyšuje.
- Bronchoskopie. Bronchiální endoskopie odhalí deformaci tracheobronchiálního stromu a známky katarálního zánětu bronchiální sliznice. Když bronchoskop vstoupí do aspergilomu, je detekován načechraný povlak šedožluté nebo nazelenalé barvy, který se obtížně odděluje od stěn dutiny. Provádí se mikroskopie a kultivační vyšetření získaného patologického materiálu.
Plicní aspergilózu je nutné odlišit od onemocnění nádorové povahy, tuberkulózy, sarkoidózy a destruktivní pneumonie jiné etiologie. V poslední době mykóza často zhoršuje průběh výše uvedené patologie, takže se na diagnostickém hledání často podílejí specialisté na TBC a onkologové. Vzhledem k častému poškození orgánů ORL patogeny jsou všichni pacienti s podezřením na aspergilózu odesíláni ke konzultaci k otolaryngologovi.
![КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.]()
ČT OGK. Kavitární objemová formace v dolním laloku pravé plíce, částečně vyplněná houbovými hmotami.
Léčba plicní aspergilózy
Délka léčby a rozsah terapeutických opatření závisí na formě onemocnění a imunitním systému pacienta. Bronchiální aspergilóza a lehká mykotická pneumonie u imunokompetentních jedinců se vyléčí za 7-10 dní ambulantně. Indikacemi pro hospitalizaci jsou hemoptýza, prodloužená epizoda febrilní horečky a prodloužený záchvat bronchiálního astmatu. Hlavní skupinou léků používaných k léčbě této patologie jsou antimykotika aktivní proti Aspergillus.
Paralelně se provádí medikamentózní terapie pro proces na pozadí. Používají se antibakteriální léky a kortikosteroidní hormony. Strava pacientů s aspergilózou by měla být kompletní, vyvážená a vysoce kalorická. Aspergilomy doprovázené hemoptýzou musí být chirurgicky odstraněny. Provádí se resekce plic nebo lobektomie. V případě těžkého respiračního selhání se jako dočasné opatření k prevenci krvácení používá podvázání příslušné bronchiální tepny.
Prognóza a prevence
U lehkých forem aspergilózy je prognóza příznivá a dochází k úplnému uzdravení. Chronizace procesu vede ke vzniku cor pulmonale a invaliditě. Těžká imunodeficience může přispět ke generalizaci mykózy a vést ke smrti pacienta. Preventivně by osoby z rizikových skupin práce měly používat osobní ochranné pracovní prostředky a absolvovat pravidelné preventivní prohlídky. Pacienti s těžce narušenými funkcemi imunitního systému podléhají racionálnímu zaměstnávání a pravidelnému sérologickému vyšetření na aspergilózu. Mají zakázáno jíst plesnivé potraviny a pobývat dlouhodobě ve vlhkých a prašných místnostech.
1. Plicní aspergilóza: klinické formy, diagnostika, léčba / Gavrisyuk V.K., Krivets V.A.//Ukrainian Pulmonology Journal – 2015 – č. 4.
2. Přehled doporučení Americké společnosti pro infekční onemocnění pro léčbu aspergilózy / Maschan A.A., Klyasova G.A., Veselov A.V. // Klinická mikrobiologie a antimikrobiální chemoterapie. – 2008 – T10, č. 2.
3. Klinické a imunologické znaky neinvazivní plicní aspergilózy: Abstrakt disertační práce / Pavlenko T.G. – 2008.















