Roza Ismailovna Yagudina, d.f. n., prof., přednosta. Oddělení organizace zásobování léčiv a farmakoekonomie a přednosta. Laboratoř farmakoekonomického výzkumu První moskevské státní lékařské univerzity pojmenovaná po I.I. I. M. Sechenov.
Evgenia Evgenievna Arinina, kandidát lékařských věd, vedoucí výzkumný pracovník, Laboratoř farmakoekonomického výzkumu, První moskevská státní lékařská univerzita. I. M. Sechenov.
K dnešnímu dni je edém jednou z nejčastějších patologií metabolismu vody a elektrolytů. Edém je primárně nahromadění extracelulární tkáňové tekutiny v mezibuněčných prostorech a tělních dutinách. Všechny edémy se zpravidla vyvíjejí v důsledku jakýchkoli patologických procesů vyskytujících se v těle a jsou spojeny s následujícími hlavními mechanismy: zhoršená funkce čerpání, zvýšený tlak v cévách a zvýšená propustnost cévní stěny.
Nozologie edému
Existují dvě velké skupiny edémů: lokální a generalizovaný, idiopatický a iatrogenní edém jsou oddělené. Níže uvedená nozologická klasifikace si nečiní nárok na úplnost, ale má připomenout hlavní podmínky, za kterých se edematózní syndrom rozvíjí.
Generalizovaný edém
Kardiogenní edém se objevuje se srdečním selháním pravé a levé komory různého původu. Chronické srdeční selhání se často projevuje stagnací jak v plicním, tak v systémovém oběhu různé závažnosti. Při chronickém srdečním selhání začíná otok obvykle chodidel (kotníků) a bérců, postupem se zvedá do úrovně kolenních kloubů, postupně se zvětšuje břicho vlivem ascitu a vzniká edém podkožního tuku (břišní, bederní region) se objeví. Selhání levé komory začíná dušností (při námaze a poté v klidu) a v extrémním stupni vede k plicnímu edému.
Renální edém vzniká při poškození ledvin (nefróza a nefritida) buď v důsledku destrukce renálního parenchymu nebo zánětu glomerulární části nefronu. Renální edém se zpravidla vyvíjí v důsledku glomerulonefritidy, poškození ledvin u systémových onemocnění (SLE, revmatoidní artritida atd.), selhání ledvin (akutní a chronické). Edém spojený s renální patologií je lokalizován, obvykle na horní polovině těla (obličej, oční víčka, ruce), maximálně se projevuje ráno a má tendenci se snižovat večer.
Kachektický (“bezproteinový”) edém se objevuje při poklesu onkotického tlaku v cévním řečišti oproti onkotickému tlaku ve tkáních, v důsledku čehož tekutina z cévního systému proniká do tkání. Bezproteinový edém se zpravidla vyvíjí s prodlouženým hladověním, onkologickými procesy, nefrotickým syndromem, závažnými systémovými onemocněními, u kterých je hladina celkového proteinu nižší než 60 g / l a albumin je nižší než 35 g / l. Takový edém může být lokalizován zpočátku na nohou, poté na pažích a trupu. Obvykle jsou měkké (polštář), kůže je bledě ztenčená.
Plicní edém je obvykle rychlý patologický proces, který je spojen s oslabením kontraktility levé komory srdce (akutní a chronické selhání levé komory: infarkt myokardu, fibrilace komor, hypertenzní krize a mnoho dalších srdečních onemocnění). Se zvýšením tlaku v levé síni stoupá tlak v plicním oběhu a tekutina z kapilár začíná přecházet do alveol. Ve vzácných případech se plicní edém může vyvinout i z jiných důvodů, zejména: při otravě toxickými plyny, dále při výškové nemoci (v důsledku rychlého zvýšení intrapleurálního tlaku), při zánětu plic.
Lokální otok
Zánětlivý edém vzniká v důsledku poškození tkání a stěn žil. Při zánětu vede žilní kongesce ke zvýšení intravaskulárního tlaku, který převyšuje tlak tekutiny v okolních tkáních. Výsledkem je, že tekutá část krve proniká do tkání a výsledný edém zase narušuje lymfatický odtok, což vede k ještě většímu otoku. Klinicky se zánětlivý edém projevuje tam, kde dochází k zánětlivé reakci. Charakteristickým rysem takového edému je hyperémie a hypertermie kůže v místě edému.
Lymfogenní edém se objeví, když dojde k porušení lymfatického odtoku v důsledku stlačení lymfatických cév, a to jak zevnitř, tak zvenčí. V důsledku stagnace v lymfatických cévách stoupá tlak a tekutina z nich prochází do tkání. K porušení lymfatického odtoku dochází např. u elefantiázy, obstrukce lymfatického traktu filariae – červy z třídy hlístic (filariózy), u lymfostázy, metastázy do lymfatických uzlin. Takový edém je velmi jasně lokalizován, poměrně výrazný, kůže je hustá, někdy s trofickými poruchami. Při odstraňování regionálních lymfatických uzlin vzniká masivní jednostranný (asymetrický) lymfatický edém.
Edém u chronické žilní nedostatečnosti vzniká v důsledku poruchy svalově-žilní pumpy, což vede ke stagnaci krve v žilách, zvýšenému tlaku v nich, jejich expanzi a vzniku nedostatečnosti chlopenního žilního aparátu. V důsledku toho tekutina z žilního řečiště přechází do tkání. Takový edém je pozorován u křečových žil, posttrombotického onemocnění, vrozených a traumatických anomálií žilních cév. Objevují se na nohou a chodidlech častěji večer, zejména po dlouhém pobytu pacienta ve vzpřímené poloze.
Neurogenní edém je důsledkem zvýšení účinku vazodilatátorů a oslabení účinku vazokonstriktorů, což vede ke zvýšení propustnosti cévních stěn a v důsledku toho v arteriální části kapilár dochází ke zvýšení propustnosti cévních stěn. začne intenzivněji procházet do tkání. Vyvíjí se zpravidla při porušení nervové regulace metabolismu vody, trofismu tkání a krevních cév (angiotrophoneuróza). Klinicky se u hemiplegie a syringomyelie projevuje neurogenní edém otoky končetin, při neuralgii trojklanného nervu – otoky obličeje atp.
Mozkový edém vzniká při poraněních mozku, nádorech, ischemii mozkové tkáně, zánětech mozkových blan a operacích mozku. V tomto případě dochází k nadměrné akumulaci tekutiny v tkáních mozku a zvýšenému intrakraniálnímu tlaku. Mozkový edém je nejtěžší typ otoku, který je obtížně léčitelný a ve většině případů končí smrtí.
Alergický edém vzniká při uvolnění velkého množství histaminu, což vede k vazodilataci, zhoršené permeabilitě cévní stěny a následně ke zvětšení objemu tekutiny, která se dostává do sousedních tkání. Alergický edém se může projevit ve formě angioedému (obličej, krk, jazyk, méně často hřbet rukou a nohou, horní polovina těla, vnitřní orgány a klouby) nebo se může objevit na končetinách (paže, nohy) při místa kontaktu s alergenem.
idiopatický edém
Idiopatický edém vzniká spontánně, hlavně v horkém období, a projevuje se na bércích, někdy na prstech a víčkách, ke konci dne se zvyšuje. Častěji se vyskytuje u žen v plodném věku, které mají sklony k obezitě a vegetativním poruchám. Etiologie tohoto typu edému je nejasná, ale hlavní roli v jeho rozvoji hraje emoční stres, dlouhodobé užívání diuretik a těhotenství.
Iatrogenní (léky vyvolaný) edém
Iatrogenní edém vzniká užíváním léků (steroidní hormony, antihypertenziva – beta-blokátory a Ca-blokátory, inhibitory MAO, midantan). Zpravidla otékají buď holeně a nohy, nebo předloktí a ruce, nebo obličej a v místě otoku může být hyperémie.
NB! V následujících situacích byste se měli okamžitě poradit s lékařem: s náhlým nástupem dušnosti nebo bolesti na hrudi; pokud množství moči za den nepřesáhlo 200 ml; pokud se žaludek náhle zvětší v objemu a nevrátí se do normálu déle než 3-5 dní; pokud je otok nohou, který se objeví, doprovázen hyperémií kůže a místním zvýšením teploty kůže; s náhlým výskytem edému během těhotenství.
Farmakoterapie otoků
Léčba otoků, navzdory poměrně velkému počtu příčin, které je způsobují, se zpravidla dělí na dvě hlavní skupiny léků: vlastní diuretika (diuretika) a flebotonika (léky ovlivňující žilní stěnu). Na rozdíl od diuretik, která se používají při otocích jakékoli etiologie, se flebotonika používá pouze při otocích končetin spojených s chronickou žilní nedostatečností. Výjimkou z tohoto pravidla je farmakoterapie alergického, neurogenního a zánětlivého edému, protože v tomto případě se používají antihistaminika a protizánětlivé léky, to znamená, že se léčí hlavní příčina, která vedla k rozvoji edému, a nikoli samotný edém. . V tomto ohledu budeme zvažovat pouze pravá diuretika, která se používají při léčbě téměř všech hlavních typů otoků, a léky používané při léčbě otoků v důsledku chronické žilní nedostatečnosti, protože jsou nejběžnější.
Diuretika
Léčba edému, jak již bylo zmíněno, závisí na příčině jejich výskytu. Farmakoterapie otoků téměř jakéhokoli původu je založena na použití diuretických léků, protože hlavním úkolem léčby systémového edému je odstranění přebytečné tekutiny. V počáteční fázi léčby se vytváří forsírovaná diuréza: objem vyloučené moči musí být minimálně o 200 ml větší než objem spotřebované tekutiny, přičemž tělesná hmotnost musí zůstat stabilní. V tomto ohledu farmakoterapie generalizovaných otoků ve většině případů začíná malými dávkami diuretik, které se podle potřeby postupně zvyšují. Po dosažení optimální dehydratace se obvykle přechází na udržovací dávky léků.
Všechna diuretika jsou klasifikována podle mechanismu účinku.
Osmotická diuretika jsou skupinou léků, které mají výrazný osmotický účinek. Jsou volně filtrovány glomerulárním aparátem ledvin, podléhají malé nebo žádné reabsorpci, zvyšují osmolaritu plazmy a nepřímo ovlivňují stav rovnováhy elektrolytů a metabolické procesy.
Manitol když se dostane do krevního řečiště, zvyšuje osmotický tlak plazmy, podporuje přenos tekutiny z tkání do cévního řečiště a zvyšuje BCC. Je filtrován ledvinami bez následné tubulární reabsorpce, zvyšuje osmotický tlak v tubulech, zabraňuje reabsorpci vody, což vede k zadržování vody v tubulech a zvýšení objemu moči. Indikováno při otoku mozku, glaukomu. Aplikuje se intravenózně.
acetazolamid inhibuje karboanhydrázu v proximálních renálních tubulech, snižuje reabsorpci bikarbonátových, Na +, K + iontů, zvyšuje pH moči, zvyšuje reabsorpci amoniaku, aniž by ovlivnilo vylučování Cl- iontů, v důsledku čehož dochází k diuréze zvyšuje. Snižuje nitrooční a intrakraniální tlak, má antikonvulzivní aktivitu. Aplikuje se orálně.
Thiazidová a thiazidům podobná diuretika mají sodíkový a diuretický účinek, inhibují reabsorpci sodných iontů především na úrovni distálních stočených tubulů.
Hydrochlorothiazid, chlorthalidon, indapamid působí na úrovni distálních stočených tubulů nefronu, působí natriureticky, zvyšují vylučování iontů draslíku a hořčíku a zároveň snižují vylučování iontů kyseliny močové a vápníku močí. Používají se perorálně při otocích vznikajících v důsledku porušení kardiovaskulární aktivity a zejména při otocích u pacientů s hypertenzí. Použití thiazidových a thiazidům podobných diuretik se nedoporučuje v případě poruchy funkce ledvin, protože jejich podávání může vyvolat intersticiální nefritidu, která následně zvýší závažnost selhání ledvin. Zvláštní pozornost při použití této skupiny diuretik je věnována obsahu draslíku v krvi, protože tyto léky jsou kontraindikovány při hypokalemii, dně. Aplikují se orálně.
Smyčková diuretika (furosemid, kyselina etakrynová, torasemid) mají silný, ale krátkodobý natriuretický účinek, blokují reabsorpci sodíku v celé Henleově vzestupné kličce, stimulují juxtaglomerulární aparát ledvin, zvyšují uvolňování reninu a zvyšují aktivitu angiotenzinu-aldosteronu Systém. Další vlastností kličkových diuretik je jejich schopnost mírně snižovat aktivitu karboanhydrázy a stimulovat syntézu renálních vazodilatačních prostanoidů, především prostaglandinu E2 (PGE2). Zvýšení syntézy PGE2 je doprovázeno dodatečným zvýšením reabsorpce sodíku ve vzestupné části Henleovy smyčky a snížením reabsorpce volné vody ve sběrných kanálcích, proto jsou smyčková diuretika považována za nepostradatelná při léčbě otoků při chronickém srdečním selhání (edémy nohou, hydrothorax, plicní edém, ascites) Používají se jak intravenózně, tak intramuskulárně a perorálně.
Draslík šetřící diuretika působí na úrovni distálního tubulu a různými způsoby zabraňují ztrátě draslíku. Mají slabý diuretický účinek. Spironolakton, triamteren jsou kompetitivní antagonisté aldosteronu, blokují aldosteronové receptory v distálních tubulech nefronu, což narušuje reabsorpci sodíku do buňky renálního epitelu a zvyšuje vylučování sodíku a vody močí. Mají slabý vliv na diurézu (+ 20 % původní) v důsledku blokády reabsorpce sodíku, zpomalení vylučování draslíku močí. Indikováno k léčbě otoků různého původu (v důsledku hormonálních poruch, nefropatií, cirhózy jater, srdečního selhání, dny, diabetes mellitus). Aplikují se orálně.
Farmakoterapie otoků u chronické žilní insuficience
Jedním z nejčastějších typů otoků v posledních letech jsou otoky způsobené chronickou žilní nedostatečností. Farmakoterapie takového edému zahrnuje léky, které mohou zvýšit vaskulární tonus a zlepšit reologické vlastnosti krve, čímž se zabrání žilní stázi. Pro prevenci a léčbu tohoto typu edému se nejčastěji používají následující léky.
Diosmin zvyšuje syntézu a/nebo uvolňování norepinefrinu, inhibuje aktivitu katechol-o-methyltransferázy, mírně snižuje aktivitu fosfodiesterázy. V důsledku toho dochází k optimalizaci průtoku krve, snížení městnání v žilních cévách. Má také protizánětlivé, dekongestivní, analgetické účinky, pomáhá posilovat stěny kapilár, snižuje možnost jejich poškození snížením množství volných superoxidových aniontů. Při otocích užívejte 1 tabletu denně po dobu minimálně 2 měsíců, 2x ročně.
Dobesilát vápenatý snižuje vaskulární permeabilitu, zvyšuje odolnost kapilárních stěn, zlepšuje mikrocirkulaci a drenážní funkci lymfatických cév, středně inhibuje agregaci krevních destiček a viskozitu krve, zvyšuje elasticitu membrány erytrocytů. Kontraindikováno při porušení koagulace, přítomnosti peptického vředu a gastrointestinálního krvácení ve věku do 13 let. Posiluje účinek nepřímých antikoagulancií, heparinu, kortikosteroidů, hypoglykemický účinek derivátů sulfonylmočoviny, zvyšuje protidestičkovou aktivitu tiklopidinu.
Rutozid snižuje rychlost filtrace vody v kapilárách a propustnost cév mikrovaskulatury ve vztahu k proteinům. Snižuje mezery mezi endoteliálními buňkami úpravou vláknité matrice umístěné mezi endoteliálními buňkami. Aplikujte 1-2 tablety denně po dobu 2-3 týdnů.
Tribenosid snižuje propustnost kapilár umístěných v oblasti žil a v paravenózní tkáni. Zvyšuje tonus žil, snižuje žilní kongesci, zlepšuje mikrocirkulaci a propustnost patologicky změněných cév. Tento účinek je způsoben antagonismem s bradykininem, serotoninem a histaminem, které se podílejí na rozvoji edému, poškození endotelu a bolesti. Má také protizánětlivé a analgetické účinky. Aplikujte 1-2 kapsle denně po dobu 2-4 týdnů. Kurzy se opakují 2-3x během roku.
Troxerutin má P-vitamínovou aktivitu, má venotonický, protiedematózní, antioxidační a protizánětlivý účinek. Podílí se na redoxních procesech, blokuje hyaluronidázu, stabilizuje kyselinu hyaluronovou buněčných membrán a snižuje propustnost a křehkost kapilár, zvyšuje jejich tonus, snižuje exsudaci tekuté části plazmy do okolních tkání, snižuje zánět cévní stěny a inhibuje adhezi krevních destiček. Užívejte 1 kapsli 2x denně po dobu 2 týdnů, poté 1 kapsli další 2 týdny. Kurzy se opakují několikrát ročně.
Extrakt z jírovce (bioaktivní složka – escin) snižuje propustnost kapilár, má protiedémové, protizánětlivé a angioprotektivní účinky, tlumí exsudaci, snižuje výtok tekutin ve tkáni a urychluje řešení stávajících otoků, působí protizánětlivě, stimuluje regeneraci. Přiřaďte 1 tabletu 3krát denně, maximální dávka je 2 tablety 3krát denně, průběh léčby je až 3 měsíce.
Extrakt z listů červeného hroznu působí venotonicky, flavonoidy kvercetin a isoquercetin stabilizují membrány cévního epitelu, zvyšují jejich elasticitu, snižují propustnost cévní stěny, zpomalují tvorbu nových otoků a redukují stávající. Kontraindikováno v těhotenství a kojení. Přiřaďte 2-4 kapsle denně, průběh léčby není kratší než měsíc, kurzy se opakují během roku.
Dobrý účinek při onemocněních žil zajišťuje lokální použití přímých antikoagulancií (zejména gelů s vysokým obsahem heparinu sodného (1000 IU na 1 g)), které mají protiedémové, protizánětlivé, antiproliferativní a analgetické účinky, zlepšují mikrocirkulaci a aktivují metabolismus tkání.
Prevence žilního edému
K prevenci rozvoje žilní kongesce a otoků nohou je nutné přestat kouřit, omezit příjem soli (sůl přispívá k zadržování vody v těle) a zhubnout. Vyplatí se také kontrolovat příjem tekutin a vyhýbat se častému pití alkoholických nápojů. Fyzické cvičení pomůže zlepšit krevní oběh a zvýšit účinnost žil nohou. V případě potřeby můžete použít kompresní punčochy a punčochy.
Velký význam v prevenci vzniku otoků nohou má každodenní cvičení k prevenci rozvoje žilní stáze, které lze provádět přímo v práci. Některá z těchto cvičení jsou uvedena níže.
- Ve stoje nebo vsedě střídavě tiskněte patu k podlaze a zvedněte palec (10–15krát každé 2 hodiny).
- Chůze po špičkách několik minut, pak se postavte do stejné pozice a zkuste udělat několik skoků.
- Zahřejte prsty u nohou střídavým ohýbáním a narovnáváním, poté je stlačujte a uvolňujte.
- (10–15krát každé 2 hodiny).
- Proveďte několik rotačních pohybů nohama doleva a doprava (10-15krát každé 2 hodiny).
HOSPODA
TN
Formy uvolnění
Léky na předpis
pilulky; potahované tablety
“Vasoket”, “Phlebodia 600”, “Venolek”
Obrázek od master1305 na Freepik
Plicní edém je stav, kdy je narušena výměna plynů a rozvíjí se respirační selhání. K otoku dochází v důsledku nerovnováhy tlaku v plicních kapilárách a uvolnění velkého množství edematózní tekutiny do plicní tkáně bez její reabsorpce.
Příčiny plicního edému
Směs edematózní tekutiny (transudátu) a tekuté látky se nazývá „pulmonální surfaktant“. Zevnitř „vystýlá“ alveoly plic. Při otoku se dostává do lumen alveol, kde se spojuje se vzduchem. To vede k tvorbě pěny, která vytváří překážku pro proudění kyslíku. Nedostatek kyslíku vyvolává rozvoj dušnosti, v důsledku čehož klesá tlak uvnitř hrudníku a zvyšuje se průtok krve do pravé části srdce.
Plicní edém způsobuje infiltraci alveolů a projevuje se příznaky, které naznačují hladovění kyslíkem, což je pro tkáně nebezpečné. Pacient vyžaduje neodkladnou péči kvůli vysokému riziku udušení.
Jaká onemocnění hrozí otokem?
Patologie naznačuje komplikaci základního onemocnění, zvyšuje jeho trvání a zhoršuje prognózu léčby. Mezi nejnebezpečnější patří:
- srdeční choroba. Respirační selhání se často vyskytuje na pozadí patologií srdce a krevních cév. Kardiogenní plicní edém se vyvíjí s infarktem myokardu, aneuryzmatem, endokarditidou a myokarditidou, těžkou hypertenzí, patologickými stavy způsobenými vrozenými nebo získanými srdečními vadami;
- plicní onemocnění. Ohroženi jsou pacienti po úrazech a těžkých onemocněních dýchacích cest. Respirační edém se vyvíjí na pozadí exacerbace chronické bronchitidy a bronchiálního astmatu, tuberkulózy a lobární pneumonie. Riziko zvyšují nádorové léze plicní tkáně, pohrudnice a poranění hrudníku, která jsou doprovázena pneumotoraxem. Pokud je člověk dlouhodobě napojen na ventilátor a dostává směs s vysokou koncentrací kyslíku, vede to také k nerovnováze tlaku v plicních kapilárách a k uvolňování exsudátu;
- infekční choroby. V těžkých případech nebo při nedostatečné léčbě černého kašle, spály, chřipky, záškrtu a dalších infekčních onemocnění se rozvíjí otoky a následně akutní plicní selhání. U malých dětí může tento klinický syndrom způsobit akutní laryngitidu, proliferaci adenoidů;
- patologie nitroděložního vývoje a obtížný porod. Těžké těhotenství, nedonošení, hypoxie kyslíku, fetální bronchopulmonální dysplazie – tyto faktory zvyšují riziko rozvoje plicního selhání u novorozenců. U těhotných žen se může v důsledku eklampsie rozvinout plicní selhání. Stejný jev se vyskytuje u syndromu hyperstimulace vaječníků na pozadí stimulace ovulace hormonálními léky;
- vstupu cizích těles do dýchacích cest. Mechanická asfyxie je jednou z možných příčin akutního respiračního selhání. Patologie nastává, když cizí předměty vstoupí do dýchacího traktu, zablokování dýchacího traktu se zvratky;
- onemocnění močového systému a gastrointestinálního traktu. Nefrogenní plicní edém může být komplikován akutními zánětlivými onemocněními, která jsou doprovázena renální dysfunkcí a rozvojem těžkého renálního selhání. V gastroenterologii se pacienti s jaterní cirhózou, těžkou pankreatitidou a střevní obstrukcí musí potýkat s respiračním selháním;
- neurologická onemocnění. Traumatická poranění mozku, meningitida, encefalitida, novotvary, mozkové krvácení, komplikace po operaci mozku – to vše vede k neurogennímu plicnímu edému;
- Alergie, úrazy, otravy. Akutní respirační selhání může být způsobeno požitím různých toxických látek do těla. S plicním edémem se setkávají pacienti s intoxikací alkoholem a drogami, otravou léky, solemi těžkých kovů a toxickými plyny. Plicní nedostatečnost je diagnostikována při otravě krve, popáleninách s velkou postiženou oblastí, akutních alergických reakcích.
Druhy patologie
V závislosti na příčině vývoje může být plicní edém kardiogenní nebo nekardiogenní. V prvním případě je příčinou respiračního selhání kardiovaskulární onemocnění. Druhá kategorie zahrnuje všechny ostatní plicní edémy způsobené onemocněním gastrointestinálního traktu, nervového systému a úrazy.
Plicní edém je také klasifikován podle charakteru jeho průběhu. Existují čtyři typy vývoje patologie:
- Při fulminantním vývoji dochází během několika minut k těžkému respiračnímu selhání. Tato forma je považována za nejvíce život ohrožující pro pacienta.
- Vývoj akutního otoku může trvat až čtyři hodiny. Tato forma je považována za méně nebezpečnou než předchozí, ale při absenci včasné pomoci je riziko smrti extrémně vysoké. Nejčastěji se akutní plicní edém vyvíjí s infarktem myokardu, traumatickým poraněním mozku a akutními alergickými reakcemi.
- V případě intoxikace, selhání ledvin a jater se může objevit subakutní plicní edém. Intenzita příznaků se neustále mění, proto je nutné neustálé lékařské sledování stavu pacienta.
- Prodloužený otok může trvat několik dní, než se rozvine. Příznaky jsou mírné ve srovnání s akutní a subakutní formou. Prodloužený plicní edém se obvykle vyskytuje na pozadí různých chronických onemocnění, včetně srdečního selhání.
Příznaky plicního edému
Než se objeví hlavní příznaky plicního selhání, pacienti pociťují slabost a závratě, pocit tísně na hrudi, bolesti hlavy a suchý kašel. Několik hodin po prvních příznacích patologie se vyvine záchvat srdečního astmatu – první fáze plicního edému. Projevuje se:
- silný nedostatek vzduchu;
- těžký suchý kašel;
- zvýšená srdeční frekvence;
- chraplavé dýchání;
- hojné pocení;
- bledá kůže, modrost nehtů a rtů;
- pocity strachu a úzkosti.
K útoku zpravidla dochází v noci nebo před svítáním. U pacientů se srdečními chorobami může být srdeční astma způsobeno fyzickým nebo emočním stresem a hypotermií.
Jak se vyvíjí edém, alveoly se zapojují do patologického procesu. To vede ke zvýšenému dušení. Pacient pociťuje silnou dušnost, obličej se stává vínově modrým a nafouknutým, otékají žíly na krku, objevuje se mentální retardace. Dýchání se stává chraplavým, z úst vytéká pěna smíchaná s krví.
Při absenci lékařské péče pacient ztrácí vědomí a upadá do kómatu. V tomto stavu krevní tlak kriticky klesá, dýchání se stává mělkým a puls slábne. Rozvíjí se asfyxie, při které tělo zažívá akutní nedostatek kyslíku s nadbytkem oxidu uhličitého.
diagnostika
Lékař může určit rozvoj plicního edému podle četných vnějších příznaků. Kromě toho je pacientovi předepsána instrumentální a laboratorní vyšetření. Mezi nimi:
- měření hladiny kyslíku v krvi, stanovení obsahu oxidu uhličitého;
- biochemický krevní test;
- elektrokardiogram a ultrazvuk srdce;
- rentgen hrudníku k posouzení stavu plic.
Zavedení katétru do plicní tepny umožňuje určit typ edému: kardiogenní nebo nekardiogenní.
Při podezření na plicní edém je důležité co nejdříve provést potřebné testy a vyšetření, identifikovat příčinu a typ patologie a zahájit léčbu. Záchrana života pacienta přímo závisí na tom.
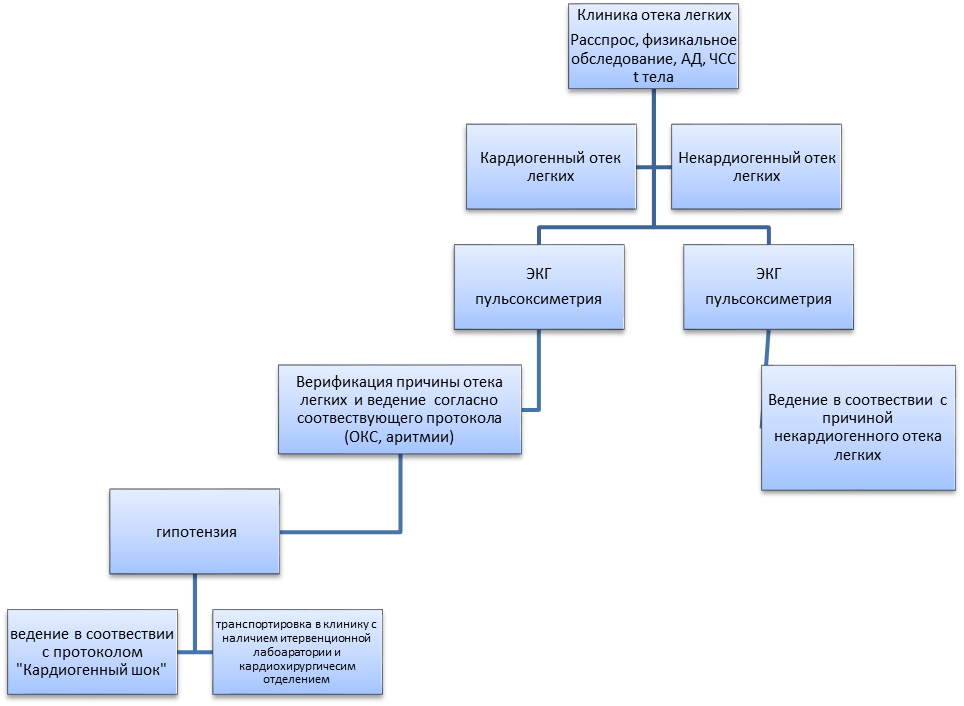
Léčba plicního edému
Lidé s akutním respiračním selháním jsou léčeni na jednotce intenzivní péče. První pomoc spočívá v opatřeních, která snižují žilní návrat do srdce. K tomu musí pacient zaujmout polosedu. Pozitivně působí přikládání turniketů na končetiny a horké koupele nohou.
Je nezbytné sledovat hladinu saturace krve kyslíkem. Ke kompenzaci jeho nedostatku se používá kyslíková terapie. Pokud se na pozadí mechanické asfyxie vyvinul plicní edém, je nutné vyčistit dýchací cesty od cizích předmětů. Pokud není možné samostatně dýchat, je pacient připojen k ventilátoru.
K odstranění plicního edému se používá kombinace léků. Mezi nimi:
- morfin a další narkotická analgetika;
- léky na stimulaci diurézy;
- nitroglycerin;
- léky na snížení krevního tlaku.
V závislosti na základním onemocnění jsou pacientům s plicním edémem předepisována antihistaminika, antibiotika, hormonální a antiarytmika a srdeční glykosidy. Úkolem resuscitátora je zastavit záchvat a zabránit akutní hypoxii, která vede k buněčné smrti a smrti pacienta. Po zmírnění příznaků respiračního selhání začíná léčba onemocnění, které je způsobilo.
Je velmi důležité odstranit základní příčinu, která vedla ke klinickému syndromu. V opačném případě je možný relaps onemocnění.
Prognózy a prevence
Plicní edém je smrtelný stav, úmrtnost na tento klinický syndrom je až 50 %. U pacientů s anafylaktickým šokem se nejčastěji rozvine fulminantní nebo akutní plicní edém, který ve více než 90 % vede ke smrti.
Následky akutního plicního selhání nejsou o nic méně závažné než samotné onemocnění. U mnoha pacientů, kteří utrpěli plicní edém, dochází k ischemickému poškození vnitřních orgánů, objevují se oblasti pneumosklerózy a městnavá pneumonie. To ovlivňuje fungování dýchacího systému, v jehož orgánech dochází k nevratným změnám. Patologie se projevuje dušností, bolestí na hrudi a kašlem. Pneumoskleróza a další následky plicního edému vyžadují dlouhodobou léčbu, mohou vést k invaliditě a zkrátit očekávanou délku života pacienta.
Pravděpodobnost příznivé prognózy a výsledku onemocnění s plicním edémem se zvyšuje, pokud byla diagnóza stanovena včas a lékaři začali zastavovat útok v počáteční fázi.
















