Sekvestrované herniace disku se vyskytují u 28,6 % všech symptomatických herniací disku. Sekvestry herniace ploténky typicky migrují do páteřního kanálu v mnoha směrech, včetně kraniálně, kaudálně a laterálně. Zadní epidurální migrace z sekvestrované ploténky v bederní oblasti je však poměrně vzácná, protože zadní podélný vaz na úrovni konkávních obratlových těl tvoří přední epidurální prostor mezi sebou a periostem obratlových těl, tento prostor je oddělen v místě konkávních obratlových těl. střední čáru přepážkou, která brání migraci výhřezu meziobratlové ploténky.
V úrovni disku je zadní podélný vaz pevně připojen k zadní části anulus fibrosus disku a je připojen k laterální membráně (epidurální membráně), která se táhne mediálně od laterálního okraje PVD k laterální stěna páteřního kanálu; omezuje pohyb sekvestrace vyhřezlé ploténky za posterolaterální úhel dura mater.
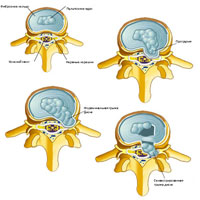
Sekvestrace ploténky je nejzávažnějším stupněm herniace ploténky, kdy materiál jádra ploténky úplně vypadne a oddělí se od ploténky. Herniated disc, nebo herniated disc, je prasklá ploténka. Meziobratlové ploténky plní funkci tlumení nárazů, když silové vektory působí na obratle a změkčují nárazy mezi obratli. Disk se skládá z hustého vazivového prstence a želatinového (želatinového) jádra, a když dojde k výhřezu disku, vazivový prstenec praskne a obsah jádra unikne za disk (protruze.
Příznaky
Příznaky prasklé ploténky (vyhřezlé ploténky) se liší podle toho, jak závažné je poškození anulus fibrosus a kde v páteři se výhřez ploténky nachází. Herniované ploténky jsou klasifikovány na základě jejich umístění ve vztahu k zadnímu podélnému vazu a rozsahu trhliny. Zadní podélný vaz probíhá svisle podél celé páteře a dotýká se každého obratle podél zad. PVD odděluje zadní část ploténky od epidurálního prostoru, který obklopuje míšní kořeny. Existují tři typy poškození vazivového prstence disku – protruze, extruze a sekvestrace.
Vyboulení ploténky způsobuje vyboulení ploténky, ale neovlivňuje zadní podélné vazivo. Protruze může být bolestivá nebo asymptomatická, v závislosti na účinku na blízké nervové struktury. Při výhřezu ploténky dochází také k protruzi na pozadí ruptury vazivového prstence, látka jádra ploténky se již může dostat do epidurálního prostoru. Příznaky, stejně jako u protruze, budou záviset na přítomnosti komprese na nervových zakončeních.
Když je ploténka sekvestrována, nucleus pulposus zcela vystoupí z ploténky, oddělí se od ploténky a spadne do páteřního kanálu. Materiál jaderného disku se pak může dostat do epidurálního prostoru a je považován za volný fragment (sekvestrum). V takových případech se často vyskytuje silná bolest v zádech, někdy v noze. V závažných případech se u pacienta může rozvinout syndrom cauda equina, který způsobuje dysfunkci střev a močového měchýře a necitlivost dolních končetin. Tento stav je považován za lékařskou pohotovost a je nutný urgentní chirurgický zákrok, protože zpoždění chirurgické dekomprese nervových struktur míchy může vést k nevratným neurologickým symptomům spojeným s poškozením nervových vláken.
Ve většině případů se sekvestrace ploténky vyskytuje u starších pacientů, protože integrita ploténky involučně degraduje, takže ploténka je náchylnější k rozvoji herniace a sekvestrace. Chronická nadměrná námaha, nadměrné jednotlivé zátěže nebo kombinace obojího mohou způsobit rupturu a sekvestraci ploténky. Přestože většina výhřezů plotének nevyžaduje chirurgickou léčbu, v případě sekvestrace výhřezu ploténky je často nutná chirurgická dekomprese, zejména při přítomnosti příznaků syndromu cauda equina nebo přetrvávajících neurologických příznaků (svalová atrofie, paréza končetin, silná bolest, těžké smyslové postižení).
diagnostika
Diagnóza sekvestrované hernie ploténky je založena jak na anamnéze, příznacích a údajích z neurologického vyšetření, tak na údajích z instrumentálních údajů.
Rentgenové snímky neumožňují vizualizaci výhřezu ploténky a poskytují pouze nepřímý důkaz porušení integrity ploténky. Myelografie obvykle dokáže zobrazit kompletní blok kontrastní látky na úrovni výhřezu ploténky, ale není schopna zobrazit kompresi kořene.
CT, zejména MSCT, umožňuje získat poměrně jasný obraz o morfologických změnách na disku, přítomnosti sekvestrace, zejména pokud je studie prováděna s kontrastem. Pokud je však nutné odlišit sekvestrovanou herniaci ploténky od nádoru, synoviální cysty nebo hematomu, je nutné kromě CT (MSCT) použít MRI.
MRI, zvláště u gadolinia, se zdá být modalitou volby pro diagnostiku sekvestrovaných herniací disku. Sekvestrované herniované fragmenty typicky vykazují nízkou intenzitu signálu na T1 vážených snímcích a v 80 % případů mají vysokou intenzitu signálu na T2 vážených obrázcích vzhledem k degenerativní ploténce. Vysokou intenzitu signálu na T2 vážených snímcích lze vysvětlit skutečností, že materiál jádra disku má vyšší obsah vody než neporušený disk. U nádorů se intenzita signálu obvykle zvyšuje rovnoměrně. Synoviální cysta má charakteristickou intenzitu signálu MRI podobnou fasetovým kloubům. Epidurální absces se může jevit jako léze s hypointenzivním signálem na T1 vážených obrázcích a hyperintenzitou na T2 vážených obrázcích, stejně jako jasnými hranicemi, nicméně nepřítomnost přidružených změn na ploténce a přilehlých koncových ploténkách a nepřítomnost klinických důkazů infekce naznačují jinou diagnózu. Hematom má obvykle izointenzivní signál, bez jasných hranic a anamnézy traumatu.
Další výzkumné metody, jako je scintigrafie nebo laboratorní testy, jsou nutné v případě diferenciální diagnostiky s onkologickými nebo infekčními onemocněními.
Léčba
Taktika léčby sekvestrované výhřezu ploténky závisí na velikosti výhřezu ploténky, migraci sekvestra, závažnosti příznaků a stupni rizika rozvoje ireverzibilních změn v nervových strukturách, ke kterým dochází při prodloužené kompresi nervových vláken. Sekvestrované výhřezy plotének se nejčastěji vyskytují v oblasti krční a bederní páteře. Konzervativní léčba sekvestrovaného výhřezu ploténky je dosti omezená, takže použití manuální terapie nebo cvičební terapie je značně riskantní. Po snížení bolestivého syndromu je však možné použít léčebné léčebné metody, fyzioterapii, akupunkturu a jemné cvičení. V některých případech je možné pomocí konzervativních metod stabilizovat klinické projevy a vyhnout se chirurgické léčbě. Ale vzhledem k tomu, že se v posledních letech rozšířily minimálně invazivní neurochirurgické techniky pro korekci herniace disku, indikace k chirurgické intervenci se rozšířily. Moderní technologie využívající endoskopické techniky umožňují minimalizovat poškození tkáně během operace (dekomprese a odstranění sekvestrace) a vyhnout se komplikacím, které vznikly při klasické laminektomii, jako je nestabilita pohybového segmentu a výrazně snížit riziko recidivující herniace ploténky. Kromě toho tyto minimálně invazivní techniky zabraňují riziku rozvoje tak závažné komplikace, jako je syndrom cauda equina. Chirurgická (minimálně invazivní léčba) se v současné době doporučuje provést do dvou týdnů po zmírnění první epizody bolesti, což významně snižuje riziko přetrvávání neurologických příznaků v pooperačním období. Pokud je po chirurgické léčbě provedena adekvátní rehabilitace, včetně různých metod fyzioterapie, akupunktury a cvičební terapie, pak se riziko opakovaného výhřezu disku výrazně snižuje.
Použití materiálů je povoleno za předpokladu, že je uveden aktivní hypertextový odkaz na stálou stránku článku.
















