Abstrakt vědeckého článku o klinické medicíně, autor vědecké práce – Evgeniy Vadimovich Galperin, Marina Aleksandrovna Kurysheva
Cirhóza jater je nejčastější příčinou ascitu, tvoří 75 % všech případů ascitu. Odstranění sodíku a vody je dosaženo podáváním perorálních diuretik. Doporučená počáteční dávka spironolaktonu je 100-200 mg/den. a furosemid 40 mg/den a maximální dávka je 400 mg/den. spironolakton a 160 mg/den. furosemid Léčba pacientů s refrakterním ascitem zahrnuje terapeutickou paracentézu, transjugulární portosystémový zkrat a transplantaci jater.
i Už vás nebaví bannery? Reklamu můžete vždy vypnout.
Podobná témata vědecké práce v klinické medicíně, autor vědecké práce – Evgeniy Vadimovich Galperin, Marina Aleksandrovna Kurysheva
Taktika pro léčbu ascitu u pacientů s cirhózou jater
Diagnostika a léčba komplikací jaterní cirhózy. Léčba pacientů s edematózně-ascitickým syndromem
Vlastnosti léčby pacientů s ascitem
Zásady léčby pacientů s jaterní cirhózou komplikovanou ascitem
Vlastnosti etiologie, patogeneze a diagnostiky ascitu
i Nemůžete najít, co potřebujete? Vyzkoušejte službu výběru literatury.
i Už vás nebaví bannery? Reklamu můžete vždy vypnout.
Léčba ascitu u pacientů s jaterní cirhózou
Cirhóza je nejčastější příčinou ascitu a představuje téměř 75 % všech případů. Zvýšení vylučování sodíku lze dosáhnout použitím perorálních diuretik. Doporučená počáteční dávka je spironolakton 100-200 mg/den a furosemid 20-40 mg/den. obvyklé maximální dávky jsou 400 mg/den spironolaktonu a 160 mg/den furosemidu. Možnosti léčby pacientů s refrakterním ascitem jsou sériová terapeutická paracentéza, transjugulární intrahepatální stent-shunt (TIPS) a transplantace jater.
Text vědecké práce na téma “Léčba ascitu u pacientů s jaterní cirhózou”
léčba ascitu u pacientů s jaterní cirhózou
E.v. Galperin, M.A. Kurysheva, Institut Federální bezpečnostní služby Ruska, Nižnij Novgorod
Galperin Evgeniy Vadimovich – e-mail: egalperin@mail.ru
Cirhóza jater je nejčastější příčinou ascitu, tvoří 75 % všech případů ascitu. Odstranění sodíku a vody je dosaženo podáváním perorálních diuretik. Doporučená počáteční dávka spironolaktonu je 100-200 mg/den. a furosemid 40 mg/den a maximální dávka je 400 mg/den. spironolakton a 160 mg/den. furosemid Léčba pacientů s refrakterním ascitem zahrnuje terapeutickou paracentézu, transjugulární portosystémový zkrat a transplantaci jater.
Klíčová slova: ascites, jaterní cirhóza, refrakterní ascites, terapeutická paracentéza.
Cirhóza je nejčastější příčinou ascitu a představuje téměř 75 % všech případů. Zvýšení vylučování sodíku lze dosáhnout použitím perorálních diuretik. Doporučená počáteční dávka je spironolakton 100-200 mg/den a furosemid 20-40 mg/den. obvyklé maximální dávky jsou 400 mg/den spironolaktonu a 160 mg/den furosemidu. Možnosti léčby pacientů s refrakterním ascitem jsou sériová terapeutická paracentéza, transjugulární intrahepatální stent-shunt (TIPS) a transplantace jater.
Klíčová slova: ascites, drhóza, refrakterní ascites, terapeutická paracentéza.
V průběhu příštích let se očekává výrazný nárůst medicínského a společenského významu jaterních onemocnění spolu s nevyhnutelným nárůstem incidence cirhózy [1, 2]. U 60 % pacientů s jaterní cirhózou se do 10 let tvoří ascites odrážející přítomnost portální hypertenze [3, 4]. Rozvoj ascitu je považován za nepříznivý prognostický znak progrese do cirhózy, protože je spojen s 50% mortalitou do dvou let [5].
Doporučení pro diagnostiku a léčbu pacientů s ascitem při cirhóze jater jsou uvedena v článku s úrovní důkazů vycházejících z klinických doporučení American Association for the Study of Liver Diseases 2009 [2], World Organization of Gastroenterology 2008 [3], International Ascites Club 2003 [5] a s přihlédnutím k ruským standardům z let 2008, 2009 [1, 4].
Ascites se může objevit náhle nebo se může vyvinout postupně v průběhu několika měsíců, kdy dochází k postupnému zvětšení břicha, plynatosti, dilataci žil přední břišní stěny, dušnosti, pleurálnímu výpotku a hypoproteinemickému edému.
Ascites je u většiny (75 %) pacientů způsoben cirhózou, u zbytku zhoubným novotvarem (10 %), srdečním selháním (3 %), tuberkulózou (2 %), pankreatitidou (1 %) a dalšími vzácnými příčinami [5 ], diferenciální diagnostika by měla být provedena pomocí ultrazvukového vyšetření břišních orgánů, echokardiografie a vyšetření ascitické tekutiny. Diagnostická paracentéza se provádí u všech pacientů s cirhózou ascitu doporučených k hospitalizaci (třída 1a; A). Při počáteční analýze ascitické tekutiny je vhodnější použít gradient sérum-ascitický albumin místo ascitického proteinu (stupeň 2b; B). Provádějí se mikroskopické a bakteriologické studie, stanovuje se obsah neutrofilů k vyloučení spontánní bakteriální peritonitidy (třída 2a; B). Počet neutrofilů > 250 buněk/mm3 je kritériem pro spontánní bakteriální peritonitidu v nepřítomnosti perforací nebo zánětu břišních orgánů. Hemokultura ascitické tekutiny se provádí přímo u lůžka pacienta (třída 2a; B). Při podezření na pankreatitidu se zjišťuje aktivita ascitické amylázy (třída 4; C).
Nekomplikovaný ascites je ascites, který není infikován a není doprovázen rozvojem hepatorenálního syndromu. Hlavní směry léčby ascitu jsou: etiologická terapie chronické hepatitidy; patogenetická léčba portální hypertenze vedoucí k rozvoji ascitu: neselektivní betablokátory, nitráty; omezení sodíku ve stravě na 2-5 mg/den. (třída Na; A); vylučování sodíku a vody pomocí diuretik: spironolakton a furosemid (třída Na; A); terapeutická paracentéza je léčba první volby u pacientů s hmotou
Cílem konzervativní terapie ascitu je odstranění nahromaděné tekutiny z těla vytvořením negativní sodíkové bilance, čehož je dosaženo snížením příjmu sodíku z potravy a zvýšením jeho vylučování močí. Denní diuréza a tělesná hmotnost pacienta jsou adekvátními ukazateli účinnosti léčby, které by měly být denně měřeny, stejně jako vážení pacienta a měření obvodu břicha. Dávka diuretika by měla být upravena tak, aby byl zajištěn úbytek hmotnosti 0,5 kg za den, dokud ascites nezmizí. Léčba ascitu v první linii je monoterapie spirono-laktonem se zvýšením dávky od 100 mg/den. až 400 mg/den. Pokud monoterapie spironolaktonem nevede k ústupu ascitu, přidejte furosemid v dávce až 160 mg/den. s povinným biochemickým a klinickým monitorováním (třída 1a; A). Účinek spironolaktonu se rozvíjí po 48-72 hodinách, dobrého diuretického účinku v dávce 150-300 mg dosahuje 18 z 19 léčených pacientů (oproti monoterapii furosemidem v dávce 80-160 mg/den, kdy efektu bylo dosaženo pouze u 11 z 21 pacientů) [5]. V kombinované terapii se snaží udržovat poměr 5:2 (100 mg spironolaktonu a 40 mg furosemidu; 200 mg spironolaktonu a 80 mg furosemidu). Pokud se při užívání spironolaktonu objeví komplikace (hyperkalémie, gynekomastie, hirsutismus, impotence), je možné jej nahradit eplerenonem nebo kanreonátem – selektivními antagonisty aldosteronových receptorů, bez vedlejších účinků souvisejících s androgeny a estrogeny. V případě nízké účinnosti furosemidu jej lze nahradit torasemidem 5-10 mg/den. Probíhá výzkum akvaretiky pro léčbu ascitu: selektivní antagonisté V2 vazopresinových receptorů (conivaptan, lixivapan, tolvaptan, sata-vaptan), které zvyšují diurézu osmotickým uvolňováním vody spíše než vylučováním sodíku, a k-opioidní agonisté (niravolin ), které inhibují uvolňování vazopresinu.pressina z neurohypofýzy.
Po odstranění ascitu jsou pacientům předepsány udržovací dávky diuretik, aby se zabránilo jeho relapsu.
Použití inhibitorů angiotenzin-konvertujícího enzymu a antagonistů receptoru angiotenzinu II v léčbě jaterní cirhózy vede ke zlepšení klinických laboratorních parametrů podle Child-Pugh kritérií, má pozitivní vliv na portální hemodynamiku a snižuje koncentraci profibrotických faktorů. v séru
krve, poskytující antifibrotický účinek na stelát
buňky [6]. Je velmi důležité zabránit rozvoji hyperaktivace neurohumorálních systémů, která se vyvíjí, když jsou diuretika předepisována bez ACE inhibitorů. V takové situaci, při absenci pozitivní dynamiky v léčbě diuretiky, předepisování ACE inhibitorů nebo antagonistů angiotensinu II významně zvyšuje účinnost diuretické terapie a pomáhá předcházet rozvoji refrakterního ascitu.
Léčba komplikovaného ascitu. Komplikovaný ascites zahrnuje spontánní bakteriální peritonitidu, ascites rezistentní na diuretika, diluční hyponatrémii a hepatorenální syndrom. Refrakterní ascites je ascites, který nelze odstranit nebo jehož časné recidivě nelze adekvátně zabránit léčbou. Zahrnuje dvě podskupiny: a) ascites rezistentní na diuretika: terapie spironolaktonem 400 mg/den a furosemidem 160 mg/den po dobu 1 týdne na pozadí diety s limitem soli méně než 5 g/den; b) ascites nekontrolovaný diuretiky: vzhledem k rozvoji komplikací způsobených diuretiky (ředění hyponatrémie, hypokalémie, hepatorenální syndrom) je použití jejich účinných dávek nemožné. Před stanovením diagnózy refrakterního ascitu je třeba vyloučit nadměrný příjem sodíku v potravě, spontánní bakteriální peritonitidu, okultní gastrointestinální krvácení, příjem alkoholu, změny dávkování nebo vysazení doporučených léků. U pacientů by měly být stanoveny hladiny alfa-fetoproteinu, aby se vyloučil hepatocelulární karcinom.
Pokud se u pacienta s ascitem objeví klinické příznaky možné infekce (horečka, bolesti břicha, zvracení, průjem, střevní paréza, encefalopatie, selhání ledvin) nebo se zhorší klinický obraz či laboratorní parametry, je nutné provést bakteriologické vyšetření ascitická tekutina k diagnostice spontánní bakteriální peritonitidy (kultivovaná Escherichia coli, méně často Klebsiella pneumoniae a Streptococcus). Pacientům je předepsána empirická antibiotická terapie (třída 1b; A). Cefalosporiny třetí generace (cefotaxim IV 2,0 2-3krát denně po dobu 5 dnů nebo ceftriaxon IV 1-2,0 3-4krát denně po dobu 5 dnů) jsou nejvíce prozkoumané v léčbě spontánní bakteriální peritonitidy a nejúčinnější (tř. 1a; A). Alternativou může být amoxiclav 1,2 IV 2x denně. a ciprofloxacin IV 200 mg 2krát denně, předepsané po dobu 5-8 dnů (třída 1a; B). Pacientům se spontánní bakteriální peritonitidou a známkami rozvíjejícího se selhání ledvin (hepatorenální syndrom) je předepsán albumin v dávce 1,5 g/kg během prvních šesti hodin a následně 1 g/kg v den 3 (stupeň 2b; B). Pacienti, kteří přežijí jednu epizodu spontánní bakteriální peritonitidy, by měli dostávat pokračující profylaxi norfloxacinem 400 mg/den perorálně nebo ciprofloxacinem 500 mg jednou denně (třída 1b; B).
Odeslání k transplantaci jater by mělo být zváženo u všech pacientů se spontánní bakteriální peritonitidou (stupeň 1c; B).
K prevenci hepatorenálního syndromu (funkčního selhání ledvin) je doporučena opatrná léčba diuretiky, při hrozbě jeho rozvoje albumin v kombinaci s oktreotidem nebo midodrinem (třída Na; A).
1. sodík v séru 126-135 mmol/l, normální sérový kreatinin. Pokračujte v léčbě diuretiky pod kontrolou elektrolytů. Neomezujte příjem tekutin;
2. sodík v séru 121-125 mmol/l, sérový kreatinin zvýšený (>150 mmol/l, nebo >120 mmol/l a nadále se zvyšuje). Vysadit diuretika a nahradit objem tekutin;
3. sodík v séru “=120 mmol/l. Zastavte diuretika. Léčba takových pacientů je složitá a kontroverzní. Podle autorů je většině pacientů doporučeno nahradit objem tekutin koloidy (hemacel, gelofusin, voluven) nebo fyziologickým roztokem a zároveň se vyhnout zvýšení sérového sodíku > 12 mmol/l za 24 hodin.
K léčbě refrakterního ascitu vyžadujícího častou terapeutickou paracentézu nebo jaterní hydrotorax se používá transjugulární intrahepatický portosystémový zkrat (TIPS) (třída Ha; A) jako přípravek k transplantaci jater (třída 1c; B).
Léčba pacientů s ascitem u jaterní cirhózy je složitý proces, který vyžaduje dynamické hodnocení stavu pacienta, sledování nežádoucích účinků léků a korekci komplikací. Racionální management pacienta zajistí optimální kvalitu života a prognózu pacienta a připraví ho na TIPS a transplantaci jater.
Účelem práce je studium využití blokátorů renin-angiotenzinového systému – ACE inhibitoru benazeprilu (Lotensin) a antagonisty angiotensinu II eprosartanu (Teve-ten) u pacientů s ascitem při jaterní cirhóze k optimalizaci terapie: zvýšení účinky diuretik se snížením jejich vedlejších účinků, snížením portální hypertenze .
Materiály a metody
Vyšetřili jsme 60 pacientů ve věku 28-65 let s jaterní cirhózou Childe-Pugh třídy B (etiologie: virová – 14 %, alkoholická – 52 %, nealkoholická ztučnění jater – 8 %, smíšeného původu – 26 %), u kterých v nemocnice během sledovaného období byly hodnoceny změny
byl proveden výzkum klinických a laboratorních parametrů a komplexní ultrazvukové hodnocení regionálního prokrvení cév jater a sleziny na přístroji AIoka 1200 SSD (Japonsko). Do studie nebyli zařazeni pacienti s hypodynamickou hemodynamikou. Pacienti 1. skupiny (20 osob – kontrolní skupina) dostávali standardní terapii cirhózy třídy B, pacienti 2. skupiny (20 osob) užívali kromě standardní terapie benaze-pril 10 mg/den, pacienti 3. skupiny (20 lidé) – eprosartan v dávce 400 mg na pozadí standardní terapie po dobu jednoho měsíce pozorování.
Výsledky výzkumu. Sonografické změny v průtoku krve játry u pacientů všech skupin před léčbou byly charakterizovány rozšířením plochy průřezu portálních a slezinných žil se snížením lineárních a zvýšením objemové rychlosti průtoku krve v nich. Bylo zjištěno, že benazepril a eprosartan vedly ke zlepšení regionálního prokrvení cév jater a sleziny téměř ve stejném rozsahu: ke zmenšení plochy průřezu portální žíly v průměru o 1,2 mm. (p <0,05), ke snížení plochy průřezu slezinné žíly v průměru o 0,2 mm (p<0,05). Paralelně došlo ke zvýšení lineární rychlosti průtoku krve v portální žíle v průměru o 2,7 cm/s (p<0,05) a ve slezinné žíle v průměru o 3,2 cm/s (p<0,05); snížení objemové rychlosti průtoku krve v portální žíle v průměru o 313 ml/min. (p<0,05) a ve slezinné žíle v průměru o 115 ml/min. (p<0,05); zmizení
ascites. U pacientů ve skupině 1 byl trend k poklesu portální hypertenze, ale změny byly vícesměrné a nebyly statisticky významné ve srovnání se skupinami 2 a 3. Bylo zjištěno, že zařazení blokátorů renin-angiotenzinového systému (pacienti skupiny 2 a 3) do komplexní terapie ascitu vedlo ve srovnání s kontrolní skupinou díky synergickému působení s diuretiky a snížení portálního hypertenze, k rychlejší klinické odpovědi (v průměru o 5-8 dní) zlepšení pacientů – přechod do třídy A jaterní cirhózy, bez rozvoje poruch elektrolytů.
Preskripce ACE inhibitorů a antagonistů receptoru angiotenzinu II u pacientů s jaterní cirhózou bez hypodynamické cirkulace tedy může zvýšit účinnost a bezpečnost léčby ascitu.
1. Gastroenterologie. Klinická doporučení. Ed. V.T. Ivashkina. M.: GEOTAR-Media; 2009. 208 s.
2. Runyon B. A. Léčba dospělých pacientů s ascitem v důsledku cirhózy: Aktualizace. Hepatologie. 2009. V. 49. č. 6. R. 2088-2106.
3. Praktické pokyny Světové gastroenterologické organizace: Podmínka: Léčba ascitu komplikující cirózu u dospělých. 2008. 12 r.
4. Gastroenterologie. Národní vedení. Ed. V.T. Ivashkina a T.L. Lapina. M.: GEOTAR-Media, 2008. 704 s.
5. Moore K. P., Wong Fl., Gines P. a kol. Management ascitu u cirhózy: Zpráva o konsensuální konferenci Mezinárodního klubu ascitů. Hepatologie. 2003. V. 38. č. 1. R. 258-266.
6. Alekseeva O.P., Kurysheva M.A. Inhibitory angiotenzin-konvertujícího enzymu a antagonisté receptoru angiotenzinu II na klinice interních chorob: Monografie. N. Novgorod: Nakladatelství NGMA, 2004. 136 s.
Ascites je patologické nahromadění volné tekutiny v dutině břišní. Ascites není nikdy nezávislé onemocnění. Vždy se jedná o projev nějaké jiné nemoci. Mezi hlavní příčiny ascitu patří:
 1. Cirhóza jater 2. Srdeční selhání 3. Onkologická onemocnění 4. Selhání ledvin Existují i vzácnější příčiny, např. polyserozitida na pozadí ovariálního hyperstimulačního syndromu při přípravě na IVF atp. Klinicky se ascites projevuje výrazným zvětšením objemu břicha. Současně se v břiše objevuje otravná bolest. Při nahromadění velkého objemu tekutin se objevuje dušnost (pocit nedostatku vzduchu), zejména vleže. U „napjatého“ ascitu se dušnost stává tak výraznou, že pacient nemůže dlouho ležet a je dokonce nucen spát vsedě.
1. Cirhóza jater 2. Srdeční selhání 3. Onkologická onemocnění 4. Selhání ledvin Existují i vzácnější příčiny, např. polyserozitida na pozadí ovariálního hyperstimulačního syndromu při přípravě na IVF atp. Klinicky se ascites projevuje výrazným zvětšením objemu břicha. Současně se v břiše objevuje otravná bolest. Při nahromadění velkého objemu tekutin se objevuje dušnost (pocit nedostatku vzduchu), zejména vleže. U „napjatého“ ascitu se dušnost stává tak výraznou, že pacient nemůže dlouho ležet a je dokonce nucen spát vsedě. Tato situace vyžaduje okamžitou hospitalizaci a nemocniční ošetření.
Tato situace vyžaduje okamžitou hospitalizaci a nemocniční ošetření. Diagnostika ascitu nezpůsobuje vážné obtíže. Diagnóza se zpravidla provádí na základě stížností a klinického obrazu. K potvrzení diagnózy se provádí ultrazvuk břicha.
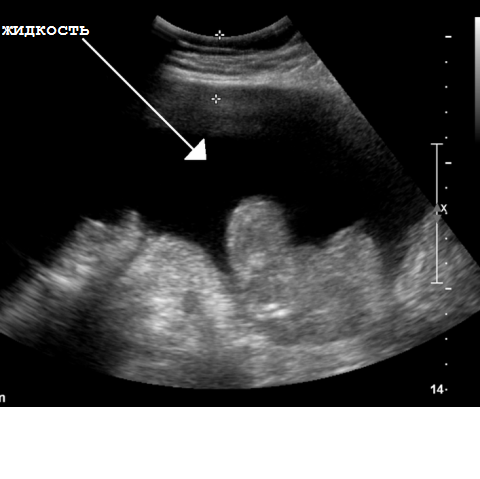 Při komplexní léčbě ascitu hraje hlavní roli kompenzace základního onemocnění, které vedlo ke vzniku tohoto stavu. Kromě toho existuje řada léků (například diuretika), které do určitého bodu dokážou snížit množství nahromaděné tekutiny v dutině břišní a/nebo zpomalit rychlost jejího hromadění.
Při komplexní léčbě ascitu hraje hlavní roli kompenzace základního onemocnění, které vedlo ke vzniku tohoto stavu. Kromě toho existuje řada léků (například diuretika), které do určitého bodu dokážou snížit množství nahromaděné tekutiny v dutině břišní a/nebo zpomalit rychlost jejího hromadění. 















